Ung thư tiêu hoá gồm nhiều khối u khác nhau với đặc tính tiến triển tự nhiên riêng biệt và đa dạng. Ví dụ, ung thư hậu môn lan rộng chủ yếu tại chỗ – tại vùng, trong khi đó, có đến trên 50% bệnh nhân ung thư tụy đã tiến triển di căn xa tại thời điểm phát hiện. Mặc dù vậy, khái niệm “Bệnh di căn giới hạn” (Oligometastatic disease) cũng đã được đề cập đến nhiều hơn trong những năm gần đây cho mọi ung thư đường tiêu hóa, bắt đầu với ung thư đại trực tràng. Khái niệm này là nền tảng cho chiến lược tiếp cận đa mô thức, phối hợp điều trị hệ thống và các điều trị tại chỗ, mở ra cơ hội khỏi bệnh cho một số bệnh nhân chọn lọc. Xạ trị định vị lập thể thân (SBRT) bắt đầu đóng một vai trò quan trọng trong các lựa chọn điều trị tại chỗ nhờ khả năng đạt được hiệu quả hủy u với phân liều kích thước lớn. Một số thử nghiệm lâm sàng tiến cứu đang diễn ra nhằm xác nhận vai trò tiềm năng này. Trong khi đó, câu hỏi về giá trị của điều trị tại chỗ khối u nguyên phát trong bối cảnh bệnh di căn vẫn còn để ngỏ.
Ung thư thực quản
Ung thư thực quản di căn không phải là một tình huống lâm sàng hiếm gặp. Trong dữ liệu SEER Hoa Kỳ, xấp xỉ 30% ung thư thực quản mới được chẩn đoán, ở giai đoạn di căn. Ung thư với di căn đồng thì có tiên lượng tồi, trung vị sống thêm chỉ 6 tháng. Quản lý người bệnh ung thư thực quản di căn dựa trên điều trị hệ thống, hóa trị có hoặc không kết hợp liệu pháp ức chế điểm kiểm soát miễn dịch kháng PD1 dựa trên tình trạng bộc lộ PD_L1 của khối u. Tuy nhiên, trong một số ca bệnh rất chọn lọc, đáp ứng rất tốt với điều trị hệ thống với chỉ có bệnh tồn dư dai dẳng tại chỗ hoặc tình trạng bệnh di căn giới hạn được kiểm soát trong một thời gian dài, chỉ định xạ trị đến khối u thực quản nguyên phát hoặc tổn thương di căn xa với mục tiêu “triệt căn” có thể được thảo luận.
Nội dung chính
Xạ trị khối u nguyên phát như một điều trị “triệt căn”
Vị trí của xạ trị trong quản lý ung thư thực quản
Về vị trí của xạ trị trong kết hợp cùng điều trị hệ thống, có ít nghiên cứu đã công bố về đối tượng bệnh nhân này và không kết hợp các liệu pháp ức chế điểm kiểm soát miễn dịch với hóa trị, cách tiếp cận được xem là điều trị tiêu chuẩn hiện này. Năm 2016, Li và cộng sự báo cáo trong một nghiên cứu pha II trên 60 bệnh nhân ung thư biểu mô vảy thực quản di căn, những bệnh nhân được hóa xạ đồng thời với trung vị tổng liều xạ 54,7 Gy, kết hợp hóa trị (n = 30) có kết quả sống thêm không bệnh tiến triển và sống thêm toàn bộ tốt hơn so với hóa trị đơn thuần (n= 30). Trung vị số chu kỳ hóa trị là tương đương giữa hai nhóm. Tỷ lê đáp ứng toàn bộ cao hơn đáng kể ở nhóm hóa xạ đồng thời so với nhóm hóa trị: 83,3 so với 46,7% (p = 0,001). Trung vị sống thêm không bệnh tiến triển là 9,3 tháng so với 4,7 tháng (p = 0,021) và trung vị sống thêm toàn bộ là 18,3 so với 10,2 tháng (p = 0,001), ưu thế nghiêng về nhánh hóa xạ đồng thời. Tỷ lệ sống thêm toàn bộ 2 năm là 43% ở nhóm hóa xạ và 27% ở nhóm hóa trị (p = 0,03). Ghi nhận về độc tính nặng tương đương giữa hai nhóm, chỉ có hạ bạch cầu trung tính độ 3+ thường gặp hơn ở nhánh hóa xạ so với nhánh hóa trị (33,3% so với 20,0%, p < 0,05).1
Một dữ liệu hồi cứu ở Mỹ, từ dữ liệu ung thư quốc gia (NCDB), đánh giá hiệu quả của xạ trị với mức liều “triệt căn” vào khối u nguyên phát cho các bệnh nhân ung thư biểu mô vảy thực quản di căn trong những năm 2003 – 2015.2 Trong nghiên cứu này, 1124 bệnh nhân đã nhận được xạ trị với trung vị tổng liều 50,4 Gy (Khoảng: 45 – 70 Gy) và 1515 bệnh nhân không được xạ trị. Có xạ trị đi kèm với cải thiện sống thêm toàn bộ so với không xạ trị (HR: 0,61; trung vị sống thêm: 10,9 so với 4,2 tháng; p < 0,0001). Tính riêng cho các bệnh nhân có hóa trị (n = 1742), nhận được xạ trị vẫn đi kèm với cải thiện trung vị sống thêm toàn bộ so với không xạ trị (11,9 so với 7,9 tháng, p <0,001).
Seyedin và cộng sự, trong một nghiên cứu hồi cứu khác từ dữ liệu NCDB (Hoa Kỳ), đánh giá tác động của xạ trị có hoặc không phẫu thuật trên sống thêm toàn bộ của quần thể 3219 bệnh nhân ung thư thực quản di căn được hóa trị. 66% bệnh nhân có thể mô bệnh học ung thư biểu mô tuyến và 34% ung thư biểu mô vảy. Trong số các bệnh nhân được xạ trị, chỉ 202 (6,2%) được phẫu thuật cắt thực quản. Trung vị tổng liều xạ là 50,4 Gy. Trung vị sống thêm toàn bộ của tất cả bệnh nhân trong quần thể là 6,6 tháng, so với 11,5 và 30,2 tháng ở các bệnh nhân được xạ trị đơn thuần và xạ trị theo sau bởi phẫu thuật, tương ứng lần lượt. Những bệnh nhân được phẫu thuật hoặc khối u biệt hóa tốt có kết quả sống thêm toàn bộ tốt hơn trong phân tích đa biến. Ngược lại, các trường hợp di căn xương hoặc gan có kết cục sống thêm tồi hơn.3
Trong một nghiên cứu hồi cứu khác tại Trung Quốc, 141 bệnh nhân ung thư biểu mô vảy của thực quản được điều trị với hóa xạ trị (39%) hoặc hóa trị đơn thuần (61%). Lyu và cộng sự ghi nhận rằng các bệnh nhân được nhận hóa xạ trị có tỷ lệ đáp ứng u cao hơn (74,5% so với 43%) và trung vị sống thêm toàn bộ tốt hơn (14 so với 11 tháng) nhóm hóa trị đơn thuần. Trong nghiên cứu này, người bệnh được nhận hóa xạ trị và di căn đơn ổ có kết quả sống thêm toàn bộ tốt hơn so với các trường hợp chỉ hóa trị đơn thuần và di căn đa ổ (HR: 0,63, p = 0,013; và HR: 0,67, p = 0,037, tương ứng lần lượt). Nhìn chung, hóa xạ trị đồng thời đi kèm với tỷ lệ đáp ứng u, sống thêm bệnh không tiến triển và sống thêm toàn bộ tốt hơn so với hóa trị đơn thuần trong ung thư thực quản di căn, với độc tính có thể dung nạp được.4
Xác định thể tích xạ trị và kê liều
Hiện có ít dữ liệu về lựa chọn mức liều cũng như thể tích xạ trị trong tình huống ung thư thực quản di căn. Dựa trên y văn, trung vị mức liều xạ đến khối u trong khoảng 50 – 50,4 Gy trong 25 đến 28 phân liều. Mức liều này phù hợp với mức liều được khuyến cáo cho hóa xạ trị đồng thời triệt căn các bệnh nhân ung thư thực quản tiến triển tại chỗ/không thể phẫu thuật. Thể tích xạ trị trong bối cảnh bệnh di căn có thể giới hạn tại khối u và các hạch di căn với khoảng mở biên được rút gọn, không xạ trị dự phòng hạch.
Xạ trị các tổn thương di căn trong ung thư thực quản di căn đồng thì
Trong những bệnh nhân ung thư thực quản di căn, xấp xỉ một nửa ở giai đoạn di căn giới hạn, có tiên lượng sống thêm tốt hơn so với những trường hợp ở giai đoạn bệnh tiến triển hơn. Các yếu tố tiên lượng cho nhóm bệnh nhân ung thư thực quản di căn giới hạn vẫn chưa được hiểu biết đầy đủ. Rất ít dữ liệu đã được báo cáo về những bệnh nhân được điều trị bởi SBRT nhắm đến các tổn thương di căn giới hạn đồng thì (Synchronous oligometastases). Yamamoto và cộng sự đã báo cáo kết quả trên loạt 114 bệnh nhân ở giai đoạn di căn giới hạn đến phổi khác thì (Không quá 5 tổn thương), điều trị với SBRT. Trung vị sống thêm toàn bộ và trung vị sống thêm không có di căn mới được ghi nhận lần lượt là 27 và 11 tháng. Trong phân tích đa biến, các yếu tố đi kèm với thời gian sống thêm không có di căn mới dài hơn là chỉ số toàn trạng PS 0, thời gian từ lúc chẩn đoán đến bệnh di căn giới hạn tối thiểu 13 tháng.5 Trong nghiên cứu của Li và cộng sự, 82 bệnh nhân ung thư thực quản di căn giới hạn (Không quá 5 tổn thương) được xạ trị. Các tổn thương nguyên phát được kiểm soát trong nghiên cứu này. Các bệnh nhân được phân thành nhóm xạ trị và nhóm không xạ trị. Điểm cuối nghiên cứu là sống thêm toàn bộ và độc tính của điều trị. Trung vị sống thêm toàn bộ là 14 tháng (95% CI: 11.0 – 17.0 tháng) ở nhóm xạ trị và 7 tháng (95% CI: 4.5 – 9.5 tháng) ở nhóm không xạ trị (p = 0,016). Trung vị sống thêm toàn bộ là 16 tháng (95% CI: 12,2 – 19,8 tháng) với liều hiệu quả sinh học (BED10) ≥ 60 Gy và 10 tháng (95% CI: 5,0 – 15,0 tháng) với BED10 < 60 Gy (p = 0,033).6
Dữ liện tiến cứu rất hiếm. Nghiên cứu pha II đơn nhánh gần đây đã đánh giá tính an toàn và hiệu quả của SBRT cho các bệnh nhân ung thư thực quản di căn giới hạn, được định nghĩa là không quá 3 ổ tổn thương di căn, và khối u nguyên phát đã được kiểm soát sau điều trị triệt căn. Bệnh nhân được xạ trị với SBRT đến mọi vị trí di căn, sau đó, hoá trị tối thiểu 4 chu kỳ bắt đầu từ ngày 0 – 15 sau xạ trị. 34 bệnh nhân với 40 tổn thương di căn giới hạn được SBRT. Bốn, 21, và chín bệnh nhân tương ứng lần lượt ở giai đoạn di căn đồng thì, khác thì và tái phát lặp lại. Tất cả phác đồ phân liều đều đảm bảo BED > 80 Gy, thừa nhận alpha/beta = 10, ngoại trừ di căn xương, lúc này, liều xạ thấp hơn được chấp nhận. Tại trung vị thời gian theo dõi 18.2 tháng, trung vị thời gian sống thêm không bệnh tiến triển là 13,3 tháng (95% CI: 10,7 – 15,9 tháng), tỷ lệ PFS 1 và 2 năm lần lượt là 55,9 và 33,8 tháng. Tỷ lệ OS 1 và 2 năm lần lượt là 76,2 và 58,0%. Độc tính cấp độ 3 chỉ được ghi nhận ở 1 bệnh nhân.7
Trong bối cảnh thiếu một định nghĩa thống nhất và chiến lược điều trị chuẩn cho ung thư thực quản – dạ dày di căn giới hạn, dự án OMEC (OligoMetastasis in Esophagogastric Cancer) đã được khởi động. Mục tiêu của OMEC là phát triển một tuyên bố đồng thuận đa chuyên ngành của Châu Âu về định nghĩa, tiêu chuẩn chẩn đoán và điều trị ung thư thực quản – dạ dày di căn giới hạn. Mục tiêu cuối cùng là bắt đầu được một thử nghiệm lâm sàng tiến cứu, và hai bước đầu tiên đã hoàn thành: Một tổng quan hệ thống các định nghĩa, phương pháp điều trị và kết cục lâm sàng của ung thư thực quản di căn giới hạn, để đánh giá định nghĩa được áp dụng và lựa chọn điều trị cho ung thư thực quản – dạ dày di căn giới hạn trong các tiểu ban khối u đa chuyên khoa tại các quốc gia châu Âu.
Mục tiêu trọng tâm của công việc đầu tiên là xác định định nghĩa của ung thư thực quản – dạ dày di căn giới hạn trong y văn. Mục tiêu thứ 2 là thực hiện một phân tích tổng hợp về kết quả sống thêm toàn bộ sau điều trị tại chỗ so với điều trị hệ thống đơn thuần cho bệnh di căn giới hạn. Kết cục lâm sàng chính là tổng số tối đa cơ quan/tổn thương được xem là bệnh di căn giới hạn và số lượng tối đa tổn thương tại mỗi cơ quan (Gánh nặng di căn giới hạn đặc hiệu cho cơ quan). Kết cục lâm sàng phụ là tỷ số nguy cơ (HR) cộng dồn và hiệu chỉnh cho sống thêm toàn bộ sau điều trị tại chỗ so với điều trị hệ thống đơn thuần. Một định nghĩa ung thư thực quản – dạ dày di căn giới hạn đã được cung cấp bởi 21 nghiên cứu và 7 protocol nghiên cứu, chủ yếu là hồi cứu (95%). Hầu hết bệnh nhân được chẩn đoán xác định là ung thư thực quản (82%), thể mô bệnh học biểu mô vảy (53%) và được phẫu thuật cắt các tổn thương di căn (69%) cho bệnh di căn giới hạn khác thì (51%). Bệnh di căn giới hạn được xem là ở một cơ quan với tối đa 3 tổn thương di căn (Đồng thuận). Gánh nặng bệnh di căn giới hạn đặc hiệu cho cơ quan có thể bao gồm di căn gan hai thuỳ với không quá 3 ổ, di căn phổi một bên với không quá 2 ổ, di căn 1 hạch ngoài hạch vùng và không quá 2 ổ di căn não, hoặc di căn tuyến thượng thận hai bên (Đồng thuận). Điều trị tại chỗ cho bệnh di căn giới hạn đi kèm với cải thiện sống thêm toàn bộ so với điều trị hệ thống đơn thuần dựa trên 6 nghiên cứu không ngẫu nhiên (HR cộng dồn: 0,47; 95% CI: 0,30 – 0,74) và đối với di căn gan giới hạn dựa trên 5 nghiên cứu không ngẫu nhiên (HR cộng dồn: 0,39; 95% CI: 0,22 – 0,59). Tất cả các nghiên cứu này đều được đánh giá có nguy cơ thiên lệch cao do đặc điểm của một nghiên cứu hồi cứu.
Trong công việc thứ hai của OMEC, 49 trung tâm chuyên khoa tại châu Âu được yêu cầu thảo luận 15 ca bệnh thực tế trong tiểu ban khối u đa chuyên khoa tại mỗi trung tâm gồm tối thiểu bác sĩ nội khoa ung thư, bác sĩ phẫu thuật và bác sĩ xạ trị. 6 trên tổng số 15 ca bệnh là ung thư thực quản di căn giới hạn đồng thì. Bệnh di căn giới hạn được xem là có 1 đến 2 tổn thương di căn ở gan, phổi, hạch sau phúc mạc, tuyến thượng thận, mô mềm hoặc xương (Đồng thuận). Không có đồng thuận về chiến lược điều trị cho tình trạng bệnh di căn giới hạn được thiết lập qua các ca bệnh được thảo luận. Có sự khác biệt lớn trong cách tiếp cận điều trị giai đoạn bệnh di căn giới hạn giữa các trung tâm chuyên khoa tại châu Âu. Sự thiếu đồng thuận trong chiến lược quản lý có thể được giải tích do việc thiếu hướng dẫn thực hành dựa trên bằng chứng chất lượng.
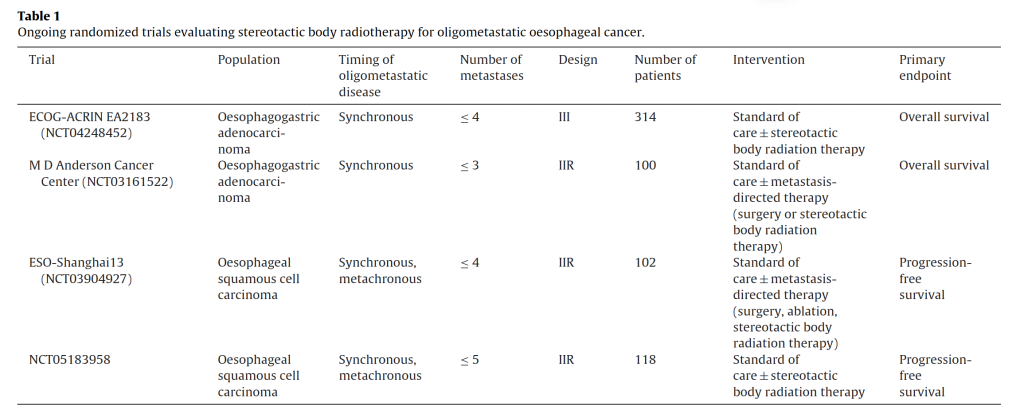
Có một vài thử nghiệm ngẫu nhiên đang diễn ra, kiểm tra giả thiết rằng điều trị nhắm tổn thương di căn với SBRT, phẫu thuật hay huỷ u tại chỗ sẽ cải thiện sống thêm toàn bộ hay sống thêm không bệnh tiến triển cho ung thư thực quản di căn giới hạn (Bảng 1). Các thửưnghiệm cho phép thu dung người bệnh có di căn giới hạn đồng thì hay khác thì, miễn là khối u nguyên phát được kiểm soát. Tại Pháp, các bệnh nhân ung thư thực quản di căn giới hạn có thể được tuyển chọn vào thử nghiệm OligoRare (NCT04498767). Đây là một nghiên cứu ngẫu nhiên, nhãn mở, đa trung tâm, pha III, vượt trội hơn (Superiority study) đánh giá hiệu quả trên OS của việc bổ sung SBRT vào điều trị tiêu chuẩn cho các bệnh nhân có di căn giới hạn từ nhiều ung thư nguyên phát khác nhau. Trong khi hầu hết các dữ liệu hiện có là hồi cứu, các dữ liệu tiến cứu này có ý nghĩa rất quan trọng, làm sáng tỏ vai trò của điều trị nhắm tổn thương di căn trong tình huống lâm sàng này.
Kết luận
Ung thư thực quản di căn giới hạn có tiên lượng sống thêm tốt hơn so với giai đoạn bệnh tiến triển hơn. Xạ trị định vị lập thể thân đã cho thấy có tương quan với kết cục lâm sàng tốt hơn, tuy nhiên, chất lượng bằng chứng còn thấp. Dữ liệu tiến cứu còn khan hiếm, người bệnh nên được khuyến khích tham gia vào các thử nghiệm lâm sàng đang được thực hiện.
- Li T, Lv J, Li F, Diao P, Wang J, Li R, et al. Prospective randomized phase II study of concurrent chemoradiotherapy versus chemotherapy alone in stage IV esophageal squamous cell carcinoma. J Clin Oncol 2016;34:4050
↩︎ - Berriochoa C, Balagamwala E, Leyrer C, Reddy C, Videtic G, Sohal D, et al. Definitive radiation therapy for patients with metastatic esophageal squamous cell carcinoma improves survival: an NCDB analysis. Int J Radiat Oncol Biol Phys 2017;99:E138–9.
↩︎ - Seyedin SN, Parekh KR, Ginader T, Caster JM. The role of definitive radiation and surgery in metastatic esophageal cancer: an NCDB investigation. Ann Thorac Surg 2021;112:459–66
↩︎ - Lyu J, Li T, Wang Q, Li F, Diao P, Liu L, et al. Outcomes of concurrent chemoradiotherapy versus chemotherapy alone for stage IV esophageal squamous cell carcinoma: a retrospective controlled study. Radiat Oncol 2018;13:233
↩︎ - Yamamoto T, Niibe Y, Matsumoto Y, Dekura Y, Oh RJ, Yamashita H, et al. Stereotactic body radiotherapy for pulmonary oligometastases from esophageal cancer: results and prognostic factors. Anticancer Res 2020;40:2065–72. ↩︎
- Li J, Wen Y, Xiang Z, Du H, Geng L, Yang X, et al. Radical radiotherapy for metachronous oligometastasis after initial treatment of esophageal cancer.Radiother Oncol 2021;154:201–6. ↩︎
- Liu Q, Zhu Z, Chen Y, Deng J, Ai D, Liu Q, et al. Phase 2 study of stereotactic body radiation therapy for patients with oligometastatic esophageal squamous cell carcinoma. Int J Radiat Oncol Biol Phys 2020;108:707–15. ↩︎