
Nội dung chính
Ca lâm sàng
Một nam giới tuổi 50, đến viện thăm khám với biểu hiện đại tiện phân máu, không đau. Kết quả kiểm tra đi đến kết luận ung thư biểu mô tuyến của trực tràng, cách rìa hậu môn 6 cm, không có tình trạng MSI, cT3N1M0. Tiểu ban khối u khuyến nghị chiến lược tân bổ trợ toàn bộ, khởi đầu với hoá xạ trị đồng thời, theo sau bởi hoá trị, với hy vọng bảo tồn được cơ thắt hậu môn.
Tổng quan về lâm sàng và giải phẫu
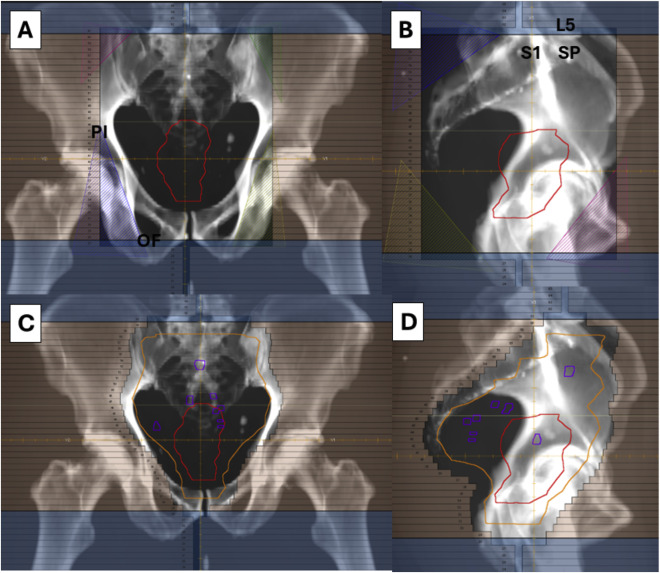
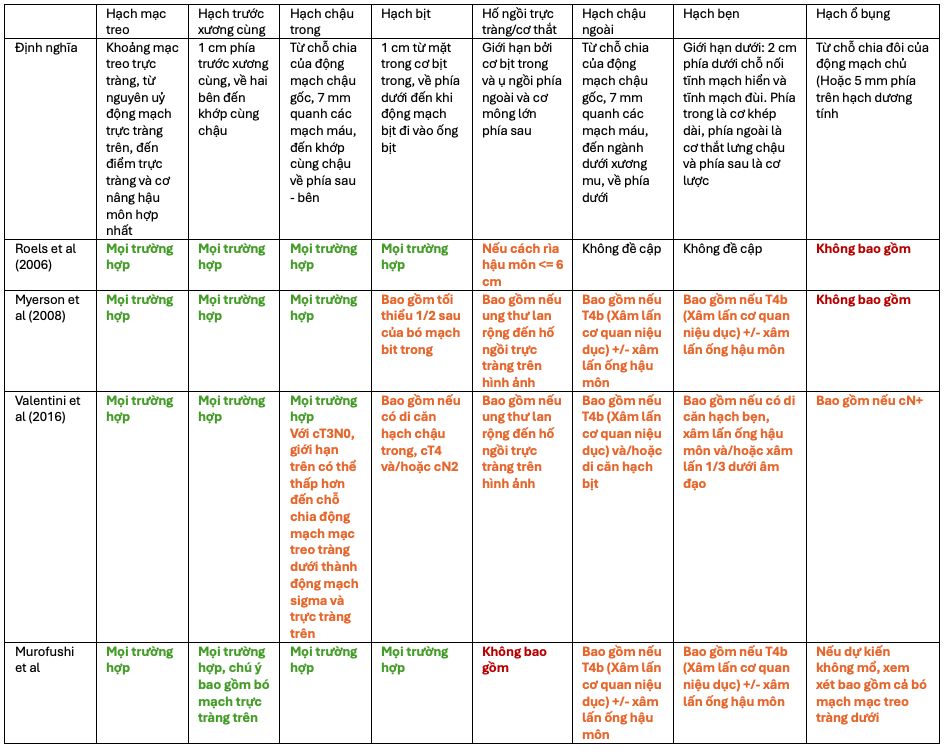
Từ những năm 1980, xạ trị đã trở thành một thành phần trong điều trị đa mô thức với ung thư trực tràng, tuy nhiên, cách thức xây dựng thể tích bia không ngừng được cải tiến và thay đổi theo thời gian. Trong lịch sử, các thể tích điều trị được vẽ trên phim cửa sổ trường chiếu (Portal film), theo các mốc xương (Hình 1), dựa trên kết hợp những hiểu biết về đường dẫn lưu bạch huyết của trực tràng và các dữ liệu ban đầu về vị trí tái phát thường gặp. Thông thường, một nhóm hạch vùng chậu được lựa chọnđ ể bao phủ trong thể tích bia lâm sàng nếu nguy cơ di căn hoặc tái phát xảy tại nhóm hạch này >=10%. Từ năm 2008, một số atlas và hướng dẫn xây dựng thể tích xạ trị đã được xuất bản nhằm cải thiện tính thống nhất trong thực hành xác định CTV, tuy nhiên, còn một số điểm vẫn còn chưa nhất quán (Bảng 1)
How we do it: Chiến lược Contouring cho ung thư trực tràng
Thiết lập người bệnh và mô phỏng
Chúng tôi thường cho bệnh nhân thực hiện mô phỏng ở tư thế nằm sấp trên bàn belly board, với bàng quang đầy, và đặt một marker cản quang tại rìa hậu môn. Chúng tôi ưu tiên tư thế nằm sấp nhằm đẩy ruột non ra khỏi vùng chiếu xạ. Bệnh nhân sẽ được mô phỏng ở tư thế nằm ngửa với đệm cố định Vac-Lok vùng thấp nếu họ không dung nạp được tư thế nằm sấp hoặc khi cần sử dụng dụng cụ nong âm đạo. Ở tư thế nằm ngửa, một giá đỡ bìu (Scrotal shelf) được sử dụng cho bệnh nhân nam nhằm hạn chế liều xạ tới tinh hoàn. Sau khi hoàn tất thiết lập, tiến hành chụp cắt lớp vi tính (CT) mô phỏng không tiêm thuốc cản quang. Chúng tôi không sử dụng thuốc cản quang trong trực tràng, tuy nhiên một số người cho rằng điều này hỗ trợ tốt cho việc nhận diện khối u.
Xác định thể tích khối u thô – GTV
Thể tích khối u thô trực tràng (GTV) được xây dựng dựa trên tất cả các thông tin sẵn có từ nội soi, khám lâm sàng và các phương tiện chẩn đoán hình ảnh. Việc tham chiếu hình ảnh cộng hưởng từ (MRI) theo protocol trực tràng chẩn đoán là rất quan trọng để xây dựng GTV chính xác, mặc dù việc hợp nhất hình ảnh (Fusion) có thể gặp khó khăn do sự khác biệt về tư thế bệnh nhân và dung tích của trực tràng. Toàn bộ tiết diện của lòng trực tràng được bao gồm trong GTV nhằm tính đến các thay đổi có thể xảy ra hàng ngày về dung tích trực tràng. Đối với bệnh nhân đã được hoá trị dẫn đầu (Induction chemotherapy), phạm vi lan rộng của bệnh tích u trước hoá trị sẽ được sử dụng làm cơ sở để xây dựng thể tích.
Xây dựng thể tích bia lâm sàng dự phòng (Elective CTV)
Đối với bệnh nhân này, với ung thư trực tràng trung bình giai đoạn cT3N1, thể tích bia dự phòng bao gồm các nhóm hạch: Mạc treo trực tràng, trước xương cùng, chậu trong và bịt (Hình 2). Nhóm hạch chậu ngoài được bổ sung đối với các bệnh nhân có bệnh giai đoạn cT4b và/hoặc có nhiều hạch mạc treo trực tràng và/hoặc hạch chậu trong. Nhóm hạch bẹn thường được đưa vào đối với các bệnh nhân có tổn thương lan xuống dưới đường lược hoặc tới 1/3 dưới của âm đạo. Chúng tôi thừa nhận rằng tỷ lệ tái phát tại nhóm hạch bẹn là thấp, chỉ khoảng 3,5% đến 4%, trong các loạt ca không bao phủ nhóm hạch bẹn dự phòng, tuy nhiên chúng tôi vẫn đưa nhóm hạch này vào do các kỹ thuật xạ trị hiện đại cho phép bao phủ mà không làm tăng độc tính đáng kể. Chúng tôi cũng thừa nhận rằng một số hướng dẫn (Bảng 1) khuyến cáo chỉ nên bao phủ khoang trước bên (Hạch bịt) ở những bệnh nhân có nguy cơ cao bị di căn vi thể; tuy nhiên, trong thực hành của chúng tôi, vùng này được bao phủ ở tất cả các trường hợp ung thư trực tràng tiến triển tại chỗ, do lợi ích kỳ vọng vượt trội so với nguy cơ khi mở rộng thể tích bia tại vùng này, phù hợp với các hướng dẫn đã được công bố khác.
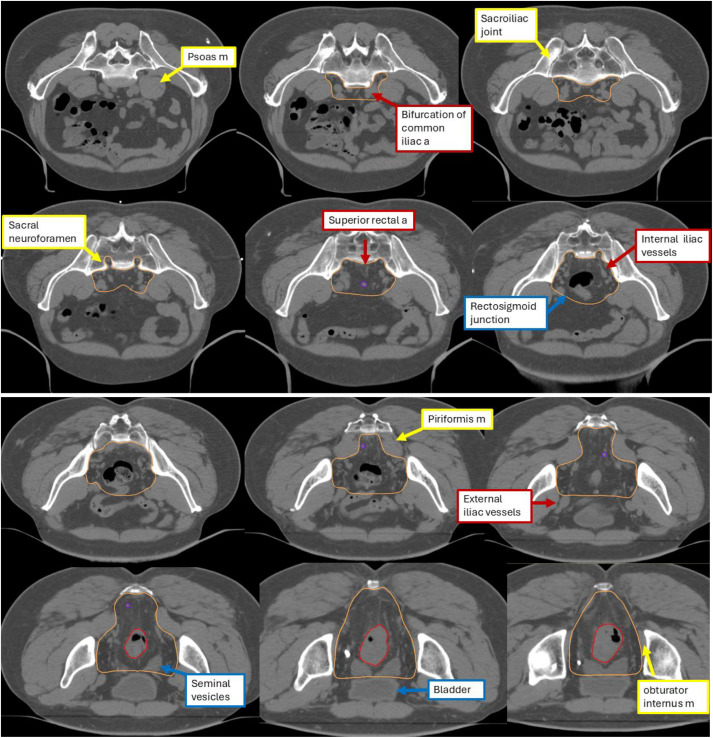
Thể tích bia dự phòng phía trên (Trên chỗ nối trực tràng–đại tràng sigma)
Để bao phủ nhóm hạch chậu trong, thể tích bia dự phòng bắt đầu từ mức chia đôi của động mạch chậu gốc thành động mạch chậu ngoài và chậu trong. Sử dụng biên 0,7 cm xung quanh các mạch chậu trong, đồng thời loại bỏ các phần xương và cơ không bị xâm lấn. Để bao phủ nhóm hạch trước xương cùng, contour được mở rộng 1 cm ra phía trước xương cùng, phía trên mức của mạc treo trực tràng, nhằm đảm bảo bao phủ đầy đủ vùng trước xương cùng; mở rộng ra hai bên tới khớp cùng–chậu, và ra phía sau vào các lỗ cùng, nơi thông với khoang trước xương cùng, do tái phát theo đường quanh thần kinh dọc theo rễ thần kinh cùng rất khó điều trị cứu vãn.
Thể tích bia dự phòng đoạn giữa (Ở ngang mức mạc treo trực tràng và bàng quang)
Để tiếp tục bao phủ nhóm hạch chậu trong, contour được mở rộng ra phía trước tới mặt sau của các mạch chậu ngoài, với biên ít nhất 7 mm xung quanh các mạch chậu trong. Đối với bao phủ nhóm hạch bịt, chúng tôi bao gồm một dải rộng 1 cm dọc theo các cơ bịt trong. Bắt đầu từ chỗ nối trực tràng–đại tràng sigma, contour mở rộng ít nhất 1 cm ra phía trước từ mạc treo trực tràng để bao phủ các hạch mạc treo trực tràng. Biên 1 cm xung quanh cân của mạc treo trực tràng nhằm bù trừ cho sự thay đổi hàng ngày về phân/khí và có thể mở rộng vào các cơ quan vùng chậu phía trước để tính đến sự thay đổi vị trí bàng quang hàng ngày.
Thể tích bia dự phòng phía dưới (Dưới mức bàng quang)
Bao phủ nhóm hạch bịt tiếp tục xuống đến ngang mức ống bịt. Bao phủ mạc treo trực tràng được kéo dài xuống thêm 2 cm về phía dưới từ cực dưới khối u trực tràng hoặc đến mức sàn chậu, tùy theo mức nào thấp hơn. Đối với các khối u trực tràng trung bình đến cao, việc loại trừ ống hậu môn khỏi thể tích bia có thể làm giảm nguy cơ hội chứng sau cắt trước thấp và tình trạng đại tiện không tự chủ. Trong trường hợp không có xâm lấn đại thể vào hố ngồi–trực tràng hoặc cơ nâng hậu môn, bờ bên của thể tích bia không cần mở rộng vượt quá các cơ nâng hậu môn.
Thể tích bia tăng liều (Boost CTV)
Các hướng dẫn khác nhau về cách xây dựng thể tích bia tăng liều. Atlas của Radiation Therapy Oncology Group chủ ý không đưa ra hướng dẫn cụ thể về thể tích boost vì các tác giả cho rằng chiến lược tăng liều phụ thuộc vào chất lượng các thăm dò hình ảnh và các yếu tố đặc hiệu của mỗi người bệnh. Trước đây, các trường boost bao gồm GTV cộng thêm 2–3 cm và bao phủ cả khoang trước xương cùng ngang mức. Tuy nhiên, với các phương pháp đánh giá giai đoạn hiện đại và hướng dẫn hình ảnh trong quá trình điều trị, chúng tôi sử dụng biên mở rộng CTV 1 cm từ GTV trực tràng, tương tự cách xây dựng thể tích bia (U nguyên phát) trong nghiên cứu DECREASE của Eastern Cooperative Oncology Group – American College of Radiology Imaging Network đối với ung thư ống hậu môn. Chúng tôi cũng bổ sung biên CTV 5 mm đến 1 cm cho các hạch đại thể, sau khi đã loại bỏ phần cơ và xương, tương tự như trong nghiên cứu Radiation Therapy Oncology Group 0529.
Các cân nhắc trong lập kế hoạch điều trị
Nhóm điều trị đa mô thức của chúng tôi ưu tiên xạ trị liệu trình dài, tuy nhiên đối với xạ trị liệu trình ngắn, chúng tôi sử dụng cùng một thể tích bia. Chúng tôi thường sử dụng xạ trị 3D, nhưng sẽ sử dụng xạ trị điều biến theo thể tích cung tròn khi thể tích bia bao gồm các nhóm hạch bẹn hoặc nhóm hạch chậu ngoài, hoặc khi các giới hạn liều cho cơ quan nguy cấp không thể đạt được với kế hoạch 3D. Khi sử dụng xạ trị điều biến theo thể tích cung tròn, có thể cân nhắc kỹ thuật tăng liều tích hợp đồng thời (Simultaneous integrated boost).
Việc lựa chọn liều boost cho u nguyên phát phụ thuộc vào mục tiêu điều trị. Chúng tôi sử dụng liều 50–50,4 Gy khi có kế hoạch phẫu thuật và 54 Gy khi hướng tới điều trị không phẫu thuật, miễn là các giới hạn liều cho cơ quan nguy cấp được đảm bảo. Chúng tôi áp dụng cách tiếp cận tương tự đối với các hạch di căn. Nếu nhóm hạch tổn thương sẽ nằm trong phạm vi vét hạch của phẫu thuật sau đó, chúng tôi giới hạn liều boost ở mức 50–50,4 Gy. Nếu nhóm hạch đó không được phẫu thuật, chúng tôi thường sử dụng liều 54 Gy, mặc dù thừa nhận rằng một số nhóm tăng liều cho các hạch thành bên chậu lên 54–60 Gy. Chúng tôi cũng cân nhắc tăng liều cho các hạch bẹn di căn lên 60–66 Gy nếu không có kế hoạch vét hạch bẹn. Đối với hướng dẫn hình ảnh, chúng tôi sử dụng cone-beam CT hàng ngày; tuy nhiên, khi đã có CBCT hàng ngày ổn định, có thể sử dụng hình ảnh kV hàng ngày căn chỉnh theo mốc xương.
