Nội dung chính
EMVI là gì?
Trực tràng được cấp máu bởi ba cặp động mạch chính: Động mạch trực tràng trên (Nhánh của động mạch mạc treo tràng dưới), động mạch trực tràng trung bình và động mạch trực tràng dưới cùng tách ra từ động mạch chậu trong. Các mạch máu này xuyên ra mạc treo trực tràng để đến thành trực tràng, xuyên qua lớp cơ thành ruột và toả ra thành mạng lưới mạch máu tưới máu cho thành trực tràng. Các vị trí mạch máu xuyên qua lớp cơ tạo nên các “điểm yếu” của thành trực tràng, “vô tình” trở thành một con đường cho các tế bào ung thư xuất phát từ lớp biểu mô niêm mạc lan rộng ra ngoài thành ruột.
Xâm lấn mạch máu ngoài thành (EMVI – Extramural Vascular/Venous Invasion) là tình trạng khối u lan rộng ra ngoài giới hạn của lớp cơ thành trực tràng bằng cách đi theo con đường trong lòng các mạch máu cấp hay dẫn lưu máu cho trực tràng, thường là tĩnh mạch. EMVI lần đầu tiên được nhóm các nhà giải phẫu bệnh ở London, nước Anh mô tả có liên quan đến giảm đáng kể tỷ lệ sống sau 5 năm và tăng tỷ lệ di căn gan trong ung thư trực tràng trong từ năm 1980.1 Trong ung thư trực tràng, EMVI có thể biểu hiện trên đại thể và có thể dễ dàng xác định được trên MRI.
Cũng như mức độ đe doạ của tế bào u đối với cân của mạc treo trực tràng (Mesorectal fascia – MRF, cut-off ≤1mm trên MRI), nồng độ CEA trong máu (cut-off 5ng/ml), độ biệt hóa mô học, EMVI (+) là một yếu tố tiên lượng độc lập và quan trọng trong ung thư trực tràng.
Chẩn đoán EMVI như thế nào?
Chẩn đoán EMVI tiêu chuẩn dựa trên phân tích mô bệnh học (pEMVI – pathology EMVI) nhuộm HE. Tuy nhiên, tỷ lệ pEMVI (+) trên các mẫu mô bệnh học nhuộm HE rất khác nhau. Các nghiên cứu gần đây cho thấy rằng việc áp dụng phương pháp nhuộm elastin làm tăng đáng kể tỷ lệ phát hiện EMVI.
Có ý nghĩa hơn trên lâm sàng, EMVI được đánh giá trên MRI (mrEMVI) trước điều trị. EMVI xác định bởi sự hiện diện của các tế bào khối u trong lòng mạch máu (Thường là tĩnh mạch) ngoài thành trực tràng biểu hiện rõ trên xung T2W. EMVI thường liên quan với các khối u ở giai đoạn T3 và T4.
Đánh giá EMVI trên MRI thường bằng thang điểm cải biên của Jhaveri và cộng sự (2016)2 bằng các đặc điểm như vị trí khối u và mạch máu, biến dạng của mạch máu và tín hiệu trong lòng mạch máu với 5 mức điểm từ 0 đến 4. Nhận định kết quả mrEMVI: điểm 0-1: EMVI âm tính, điểm 2: nghi ngờ, điểm 3-4: EMVI dương tính. Những trường hợp EMVI nghi ngờ nên sử dụng các phương pháp chẩn đoán hình ảnh bổ sung như cắt lớp vi tính đa dãy, xạ hình xương, PET/CT để đánh giá tình trạng di căn xa của u trực tràng, tránh bỏ sót tổn thương.
Bảng 1: Thang điểm EMVI cải biên trên MRI của Jhaveri và CS2.
| Điểm | Đặc điểm trên MRI |
| 0 | Không thấy mạch máu tiếp xúc với khối u |
| 1 | Mạch máu tiếp xúc hay nằm cạnh khối u nhưng không giãn, lòng không có tín hiệu giống khối u |
| 2 | Mạch máu tiếp xúc hay nằm cạnh khối u giãn nhẹ, lòng không có tín hiệu giống khối u |
| 3 | Mạch máu tiếp xúc hay nằm cạnh khối u giãn, lòng có tín hiệu giống khối u |
| 4 | Mạch máu tiếp xúc hay nằm cạnh khối u giãn rõ, ngoằn nghèo, thành không đều, lòng có tín hiệu giống khối u |
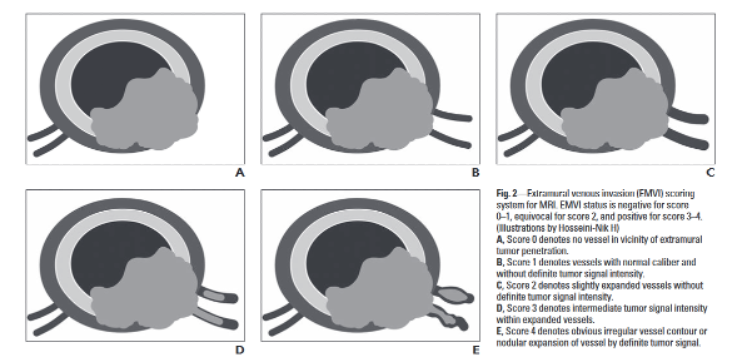
Hình 1. Sơ đồ các mốc điểm mrEMVI của Jhaveri và CS2
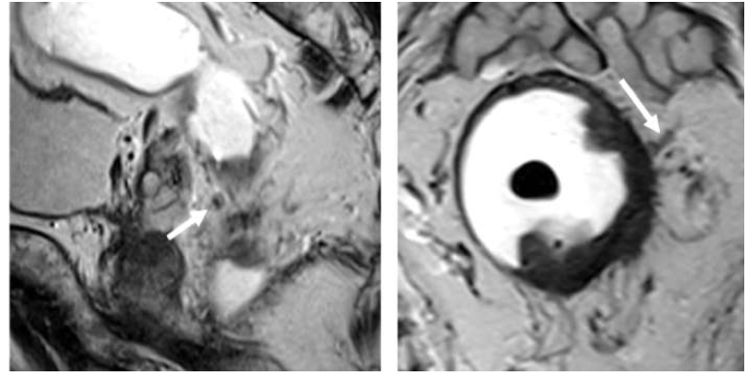
Hình 2. EMVI điểm 3 trên MRI
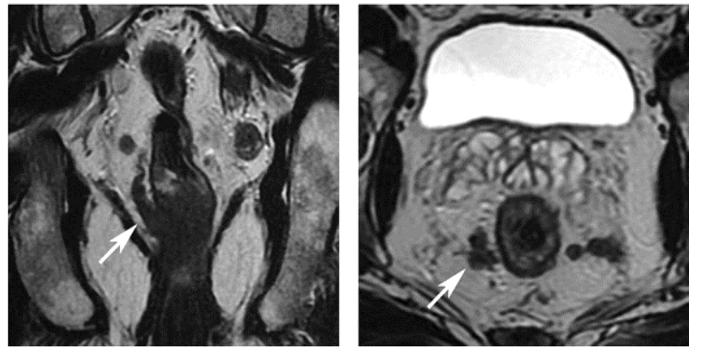
Hình 3. EMVI điểm 4 trên MRI
Ứng dụng lâm sàng của EMVI
Trên thực tế lâm sàng, việc phát hiện chính xác EMVI trước khi điều trị là rất quan trọng vì nó có thể ảnh hưởng đến lựa chọn quyết định điều trị tối ưu cho bệnh nhân.
Với những bệnh nhân ung thư trực tràng tiến triển tại chỗ (T3c-d, EMVI (+)), nên được nhận điều trị tân bổ trợ trước phẫu thuật. Sau điều trị tân bổ trợ, EMVI có thể giảm bậc từ dương tính thành âm tính và thuận lợi cho chỉ định phẫu thuật.
Hiện nay, nhiều nghiên cứu đã cho thấy kết quả sự hiện diện của EMVI có liên quan đến tiên lượng xấu, độc lập với giai đoạn, tình trạng di căn hạch và các đặc điểm mô bệnh học khác. EMVI là một yếu tố độc lập dự báo tình trạng tái phát tại chỗ và cả tái phát xa1,3–7, di căn hạch8,9 và giảm tỷ lệ sống thêm toàn bộ (OS – overall survival)10–15.
Tuy nhiên, sử dụng mrEMVI trên thực tế lâm sàng có một số hạn chế. Những mạch máu nhỏ (≤3mm) có thể không nhìn thấy được trên MRI. Một số trường hợp mrEMVI âm tính nhưng pEMVI dương tính. Một số trường hợp khối u tiến triển tại chỗ tại vùng và phá hủy mạch máu, do vậy không thể phát hiện được sự lấn mạch máu và gây ra âm tính giả.17
TÀI LIỆU THAM KHẢO
1. Talbot IC, Ritchie S, Leighton MH, Hughes AO, Bussey HJ, Morson BC. The clinical significance of invasion of veins by rectal cancer. Br J Surg. 1980;67(6):439-442. doi:10.1002/bjs.1800670619
2. Jhaveri KS, Hosseini-Nik H, Thipphavong S, et al. MRI Detection of Extramural Venous Invasion in Rectal Cancer: Correlation With Histopathology Using Elastin Stain. AJR Am J Roentgenol. 2016;206(4):747-755. doi:10.2214/AJR.15.15568
3. Horn A, Dahl O, Morild I. Venous and neural invasion as predictors of recurrence in rectal adenocarcinoma. Dis Colon Rectum. 1991;34(9):798-804. doi:10.1007/BF02051074
4. Hunter CJ, Garant A, Vuong T, et al. Adverse features on rectal MRI identify a high-risk group that may benefit from more intensive preoperative staging and treatment. Ann Surg Oncol. 2012;19(4):1199-1205. doi:10.1245/s10434-011-2036-1
5. Günther K, Dworak O, Remke S, et al. Prediction of distant metastases after curative surgery for rectal cancer. J Surg Res. 2002;103(1):68-78. doi:10.1006/jsre.2001.6312
6. Shirouzu K, Isomoto H, Kakegawa T, Morimatsu M. A prospective clinicopathologic study of venous invasion in colorectal cancer. Am J Surg. 1991;162(3):216-222. doi:10.1016/0002-9610(91)90073-m
7. Chand M, Bhangu A, Wotherspoon A, et al. EMVI-positive stage II rectal cancer has similar clinical outcomes as stage III disease following pre-operative chemoradiotherapy. Ann Oncol. 2014;25(4):858-863. doi:10.1093/annonc/mdu029
8. Brodsky JT, Richard GK, Cohen AM, Minsky BD. Variables correlated with the risk of lymph node metastasis in early rectal cancer. Cancer. 1992;69(2):322-326. doi:10.1002/1097-0142(19920115)69:2<322::aid-cncr2820690208>3.0.co;2-b
9. Saclarides TJ, Bhattacharyya AK, Britton-Kuzel C, Szeluga D, Economou SG. Predicting lymph node metastases in rectal cancer. Dis Colon Rectum. 1994;37(1):52-57. doi:10.1007/BF02047215
10. Bokey EL, Chapuis PH, Dent OF, et al. Factors affecting survival after excision of the rectum for cancer: a multivariate analysis. Dis Colon Rectum. 1997;40(1):3-10. doi:10.1007/BF02055674
11. Jc H, Pj D, F el Z, R VZ. From Dukes through Jass: pathological prognostic indicators in rectal cancer. Human pathology. 1994;25(5). doi:10.1016/0046-8177(94)90122-8
12. Talbot IC, Ritchie S, Leighton MH, Hughes AO, Bussey HJ, Morson BC. Spread of rectal cancer within veins. Histologic features and clinical significance. Am J Surg. 1981;141(1):15-17. doi:10.1016/0002-9610(81)90004-0
13. Freedman LS, Macaskill P, Smith AN. Multivariate analysis of prognostic factors for operable rectal cancer. Lancet. 1984;2(8405):733-736. doi:10.1016/s0140-6736(84)92636-9
14. Talbot IC, Ritchie S, Leighton M, Hughes AO, Bussey HJ, Morson BC. Invasion of veins by carcinoma of rectum: method of detection, histological features and significance. Histopathology. 1981;5(2):141-163. doi:10.1111/j.1365-2559.1981.tb01774.x
15. Betge J, Pollheimer MJ, Lindtner RA, et al. Intramural and extramural vascular invasion in colorectal cancer: prognostic significance and quality of pathology reporting. Cancer. 2012;118(3):628-638. doi:10.1002/cncr.26310
16. Glynne-Jones R, Wyrwicz L, Tiret E, et al. Rectal cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up†. Annals of Oncology. 2017;28:iv22-iv40. doi:10.1093/annonc/mdx224
17. Tripathi P, Rao SX, Zeng MS. Clinical value of MRI-detected extramural venous invasion in rectal cancer. J Dig Dis. 2017;18(1):2-12. doi:10.1111/1751-2980.12439
