Mở đầu
Ung thư tuyến tiền liệt là loại ung thư phổ biến nhất ở nam giới và có tỷ lệ tử vong cao. Ước tính trong năm 2024, khoảng 299.000 ca được chẩn đoán mới tại Mỹ, trong đó 4% trường hợp được chẩn đoán khi đã ở giai đoạn di căn. Tuy có tiên lượng tốt hơn các bệnh ung thư khác, tỷ lệ sống còn sau 5 năm của ung thư tuyến tiền liệt di căn chỉ khoảng 32%, do đó vẫn cần cải thiện các phác đồ điều trị cho giai đoạn này.
Điều trị ung thư tuyến tiền liệt giai đoạn khu trú chủ yếu dựa trên phẫu thuật và xạ trị, trong khi điều trị giai đoạn di căn thường sử dụng liệu pháp ức chế androgen (ADT), hóa trị và các thuốc mới như ARSIs, PARP inhibitors, và Lu-PSMA. Tuy nhiên, bệnh nhân thường tiến triển thành giai đoạn kháng cắt tinh hoàn (CRPC) sau khoảng 11,7 tháng và tiên lượng trở nên xấu hơn đáng kể từ thời điểm này.
Trước đây, xạ trị tại tuyến tiền liệt trong bệnh di căn chỉ mang tính giảm nhẹ. Tuy nhiên, một số nghiên cứu hồi cứu cho thấy xạ trị tại chỗ có thể cải thiện tỷ lệ sống thêm toàn bộ (OS), đặc biệt ở bệnh nhân có tiên lượng tốt. Ngược lại, các thử nghiệm ngẫu nhiên tiến cứu như STAMPEDE và HORRAD không ghi nhận sự khác biệt đáng kể về OS, ngoại trừ nhóm bệnh nhân có gánh nặng di căn thấp (<4 ổ di căn) nhận được lợi ích về OS sau 3 năm nếu được xạ trị (81% so với 73%).
Vai trò của xạ trị trong nhóm bệnh nhân có gánh nặng di căn cao vẫn còn gây tranh cãi. Nhằm giải quyết câu hỏi còn bỏ ngỏ trên, một nghiên cứu được nhóm tác giả tiến hành tại Isarel nhằm đánh giá tác động của xạ trị tại chỗ lên OS, PFS và mức độ cải thiện triệu chứng khi kết hợp với trị liệu toàn thân tiêu chuẩn.
Phương pháp nghiên cứu
Nghiên cứu đoàn hệ, hồi cứu trên bệnh nhân ung thư tuyến tiền liệt có gánh nặng di căn cao, so sánh nhóm điều trị bằng xạ trị (RT) và nhóm không xạ trị (NRT). Phương pháp ghép cặp theo điểm xu hướng (propensity score matching) được áp dụng để cân bằng các yếu tố lâm sàng – bệnh học.
Tiêu chí chọn bệnh nhân:
– Chẩn đoán ung thư tuyến tiền liệt dạng tuyến, chưa từng nhận được điều trị tại chỗ.
– Có ≥4 vị trí di căn xương trên xạ hình xương, PET-PSMA hoặc CT.
– Không giới hạn về độ mô học, giai đoạn khối u hoặc hạch.
Phân nhóm điều trị:
– Nhóm RT: Xạ trị chiếu ngoài (EBRT) vào tuyến tiền liệt hoặc vùng chậu trong vòng 6 tháng từ thời điểm chẩn đoán, có thể kết hợp ADT hoặc hóa trị.
– Nhóm NRT (không xạ trị): Chỉ điều trị bằng ADT, hóa trị hoặc kết hợp cả hai trong 6 tháng đầu.
Tổng cộng 100 bệnh nhân được phân tích (50 RT, 50 NRT) từ nhóm 524 bệnh nhân ung thư tuyến tiền liệt di căn, giai đoạn 2004–2021.
Kết quả
Tuổi trung vị: 74 tuổi. Thời gian theo dõi trung vị: 26,48 tháng. Trong nhóm RT: 45 bệnh nhân được xạ trị chỉ vào tuyến tiền liệt, 5 bệnh nhân xạ trị cả tuyến tiền liệt và vùng chậu do có di căn hạch (N1). Không có sự khác biệt đáng kể giữa hai nhóm về các đặc điểm: Điểm Gleason (p = 0,27). Giai đoạn khối u (p = 0,53). Giai đoạn hạch (p = 0,53). (Chi tiết các đặc điểm lâm sàng và mô bệnh học của bệnh nhân trong hai nhóm xin xem trích dẫn kèm theo)
Kết quả phân tích sống thêm trước sử dụng PSM
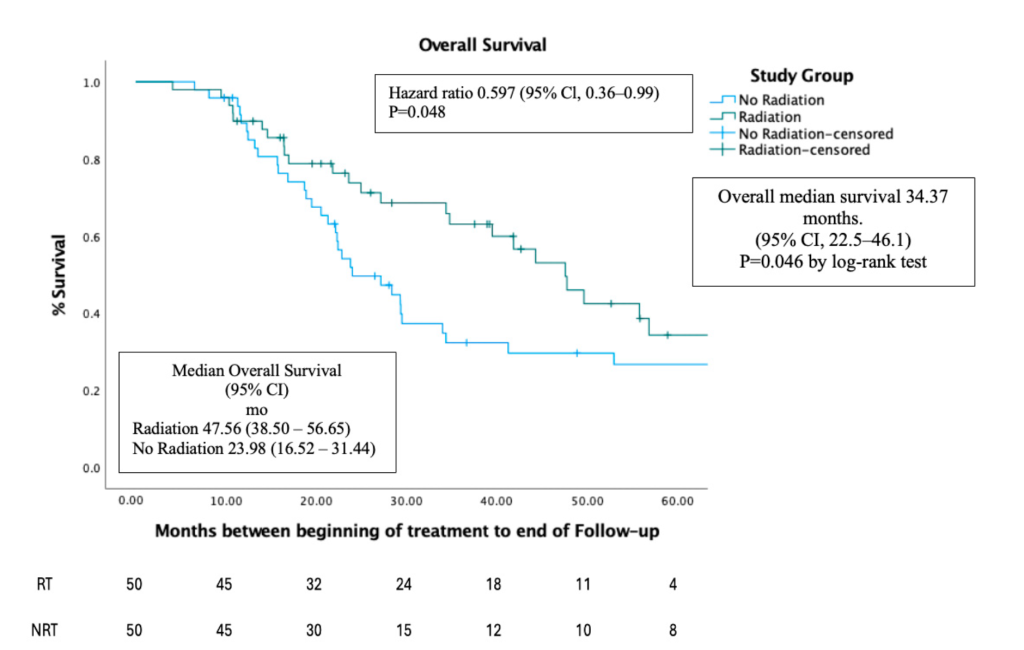
OS cao hơn đáng kể ở nhóm RT so với nhóm NRT (p < 0.046)
- Toàn bộ nhóm bệnh nhân: Thời gian sống trung vị là 34,37 tháng (khoảng tin cậy 95% [CI]: 22,5–46,1).
- Nhóm RT: Thời gian sống trung vị là 47,56 tháng (95% CI: 38,5–56,65).
- Nhóm NRT: Thời gian sống trung vị là 23,98 tháng (95% CI: 16,52–31,44).
Không có sự khác biệt có ý nghĩa thống kê giữa nhóm RT và NRT về PFS, thời gian sống thêm không tiến triển tại chỗ tại vùng (Loco-Regional PFS) và thời gian sống thêm không di căn xa (Distant PFS).
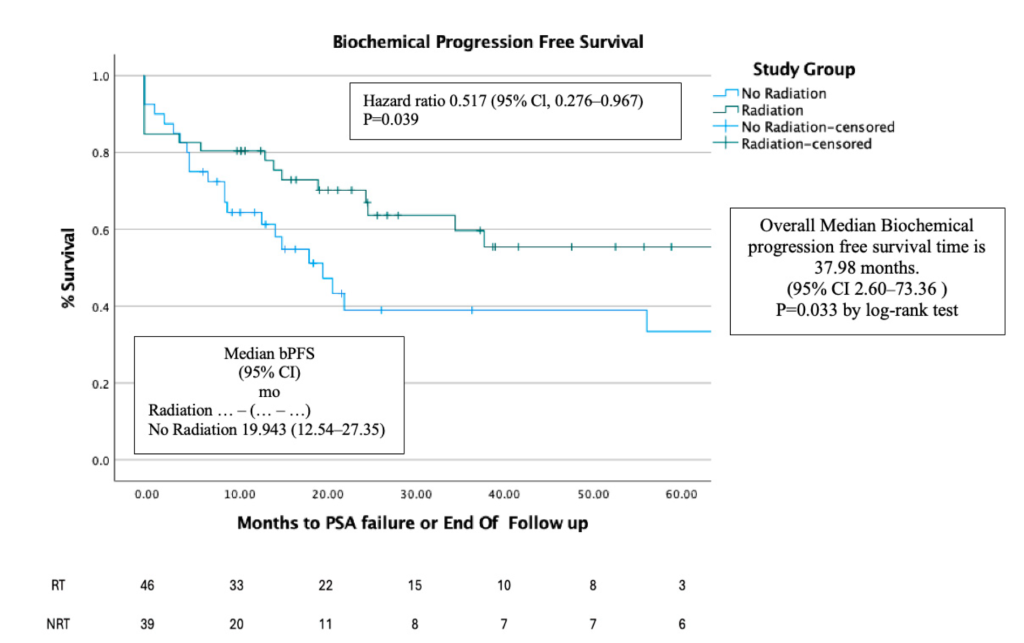
Thời gian sống thêm không tiến triển sinh hóa (bPFS) cao hơn đáng kể ở nhóm RT so với nhóm NRT (p < 0.04)
- Toàn bộ nhóm bệnh nhân: trung vị bPFS là 37,98 tháng (95% CI: 2,60–73,36).
- Nhóm NRT: trung vị bPFS là 19,94 tháng (95% CI: 12,54–27,35).
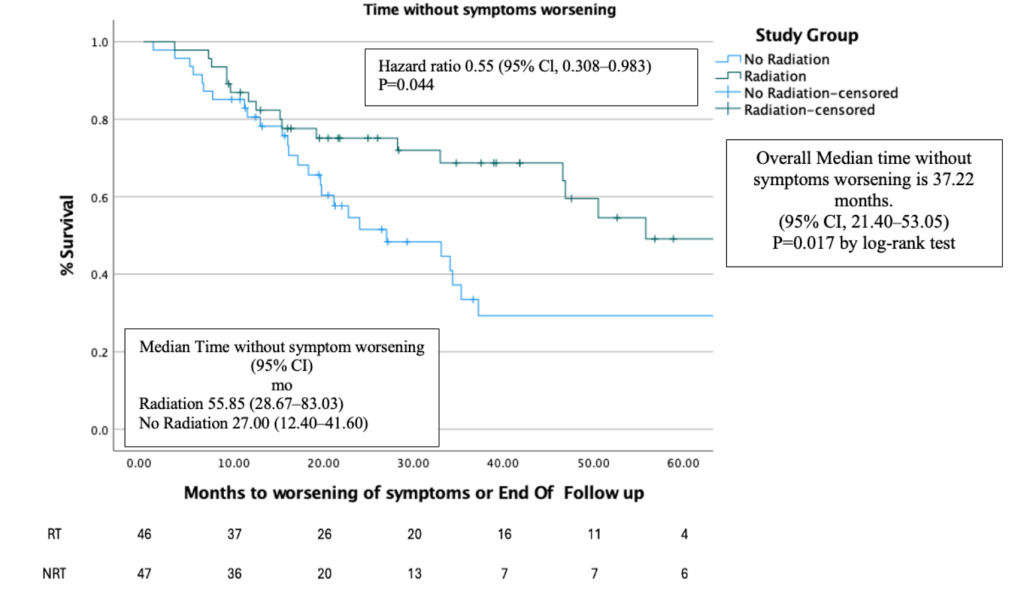
Thời gian triệu chứng không nặng lên dài hơn đáng kể ở nhóm RT so với nhóm NRT (p < 0.02)
- Toàn bộ nhóm bệnh nhân: Trung vị 37,22 tháng (95% CI: 21,40–53,05).
- Nhóm RT: Trung vị 55,85 tháng (95% CI: 28,67–93,03).
- Nhóm NRT: Trung vị 27,00 tháng (95% CI: 12,40–41,60).
Kết quả phân tích sống thêm sau sử dụng PSM
Sau khi thực hiện PSM, mỗi nhóm còn lại 25 bệnh nhân. Tuổi trung vị: 71,5 tuổi. Thời gian theo dõi trung vị: 27,6 tháng. Không có sự khác biệt có ý nghĩa thống kê giữa hai nhóm về điểm Gleason (p = 0,49), giai đoạn khối u (p = 0,49) và giai đoạn hạch (p = 0,36). Thông tin chi tiết đặc điểm lâm sàng và mô bệnh học của bệnh nhân sau khi ghép cặp xin xem trích dẫn.
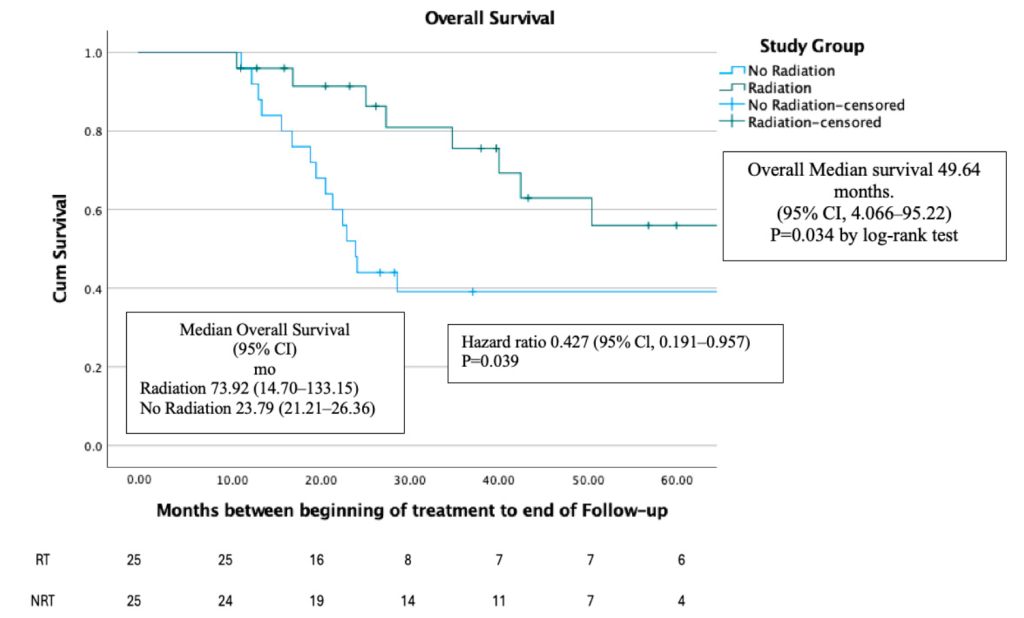
OS tiếp tục cao hơn ở nhóm RT so với nhóm NRT (p < 0.04) sau PSM.
- Toàn bộ nhóm bệnh nhân: Trung vị 49,64 tháng (95% CI: 4,07–95,22).
- Nhóm RT: Trung vị 73,92 tháng (95% CI: 14,70–133,15).
- Nhóm NRT: Trung vị 23,79 tháng (95% CI: 21,21–26,36).
Tiếp tục không có sự khác biệt có ý nghĩa thống kê giữa nhóm RT và NRT về PFS và thời gian sống thêm không di căn xa (Distant PFS) nhưng thời gian sống thêm không tiến triển tại chỗ tại vùng (Loco-Regional PFS) có sự khác biệt đáng kể (p < 0.05) sau PSM.
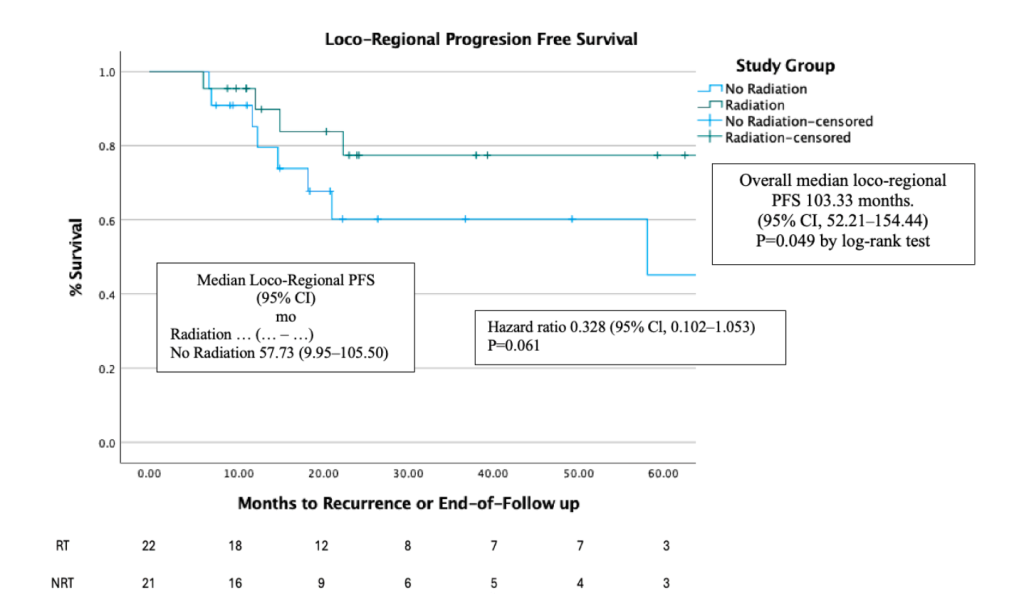
bPFS tiếp tục cao hơn ở nhóm RT so với nhóm NRT (p < 0.04).
- Toàn bộ nhóm bệnh nhân: Trung vị 111,55 tháng (95% CI: 45,08–242,92).
- Nhóm NRT: Trung vị 56,18 tháng (95% CI: 0–148,28).
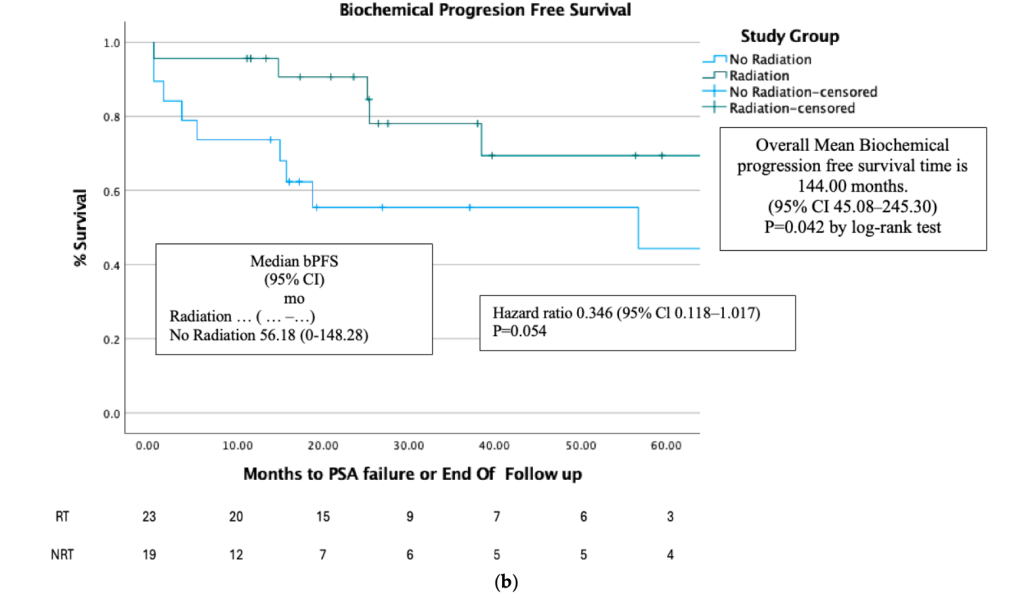
Tuy nhiên, sau PSM, không có sự khác biệt về thời gian triệu chứng không nặng lên giữa hai nhóm (p=0,25).
Bàn luận
Nghiên cứu cho thấy xạ trị giúp cải thiện OS ở bệnh nhân ung thư tuyến tiền liệt có gánh nặng di căn cao. Lợi ích về OS có thể liên quan đến lý thuyết “seed and soil” (hạt giống và đất) của Paget. Theo đó giả thuyết rằng các tương tác giữa các tế bào ung thư lưu hành (hạt giống) và vi môi trường của cơ quan (đất) dẫn đến sự hình thành di căn tại các cơ quan xa. Khối u phát tán các tế bào ung thư nhưng có thể tạo ra vi môi trường phù hợp tại các cơ quan x thông qua tác động nội tiết nhằm “chuẩn bị” cho các cơ quan này tiếp nhận những tế bào ung thư tuần hoàn. Điều này gợi ý rằng việc điều trị khối u nguyên phát có thể làm chậm sự hình thành di căn.
Nhiều nghiên cứu hồi cứu trước đây cũng đã chứng minh lợi ích của xạ trị trong ung thư tuyến tiền liệt di căn, đặc biệt ở nhóm bệnh nhân có tiên lượng tốt hơn. Tuy nhiên, các thử nghiệm ngẫu nhiên tiến cứu như STAMPEDE và HORRAD lại không cho thấy lợi ích đáng kể về OS của xạ trị so với điều trị tiêu chuẩn. Điểm khác biệt trong nghiên cứu này là nhóm bệnh nhân được xạ trị có trung vị OS cao hơn đáng kể so với nhóm không xạ trị (73,92 tháng so với 23,79 tháng, p < 0.03).
So với thử nghiệm STAMPEDE, nhóm không xạ trị trong nghiên cứu này có trung vị OS thấp hơn (23,98 tháng so với 46 tháng), trong khi nhóm xạ trị có thời gian sống tương đương. Điều này có thể do sự khác biệt về đặc điểm bệnh nhân, tỷ lệ khối u T4 trong nghiên cứu này cao hơn trong STAMPEDE hoặc khác biệt khả năng tiếp cận các thuốc điều trị toàn thân mới.
Hầu hết các nghiên cứu hồi cứu trước đây không phân tích riêng nhóm bệnh nhân có gánh nặng di căn cao. Một số nghiên cứu như của Cho và cộng sự (2016) cho thấy lợi ích sống sót rõ rệt hơn ở bệnh nhân chỉ có di căn xương, mức độ lan rộng thấp hơn và thể trạng tốt hơn.
Mặc dù thời gian triệu chứng không xấu đi dài hơn ở nhóm xạ trị so với nhóm không xạ trị trong toàn bộ quần thể gồm 100 bệnh nhân (55,85 tháng so với 37,22 tháng), sự khác biệt này không còn ý nghĩa sau PSM. Do đó, cần có thêm nghiên cứu về chất lượng sống của bệnh nhân sau xạ trị.
PFS chung không có sự khác biệt đáng kể giữa hai nhóm, có thể do ung thư đã lan rộng trong cơ thể trước khi điều trị. Tuy nhiên, bPFS cao hơn đáng kể ở nhóm xạ trị (p < 0.04), phù hợp với cơ chế xạ trị làm giảm gánh nặng u tại chỗ và nồng độ PSA.
Nghiên cứu tồn tại một số hạn chế, bao gồm: Thiết kế hồi cứu, không kiểm soát được một số yếu tố như toàn trạng, tiền sử hút thuốc và bệnh đồng mắc, thiếu dữ liệu đầy đủ về liệu pháp toàn thân, thời gian điều trị và liệu pháp điều trị vớt vát, cỡ mẫu nhỏ và tập trung trong một khu vực địa lý.
Kết luận và hướng nghiên cứu trong tương lai
Xạ trị tại chỗ có thể mang lại lợi ích cải thiện thời gian sống thêm toàn bộ ở bệnh nhân ung thư tuyến tiền liệt có gánh nặng cao, nhưng cần thêm nghiên cứu để xác định nhóm bệnh nhân phù hợp nhất và tối ưu hóa chiến lược điều trị. Tích hợp các dấu ấn sinh học phân tử, các kết quả phân tích đột biến gen có thể là hướng đi phù hợp để xác định nhóm bệnh nhân hưởng lợi nhất từ xạ trị. Đánh giá chất lượng sống (QOL) sau xạ trị, đặc biệt là thời gian duy trì kiểm soát triệu chứng và tác dụng phụ dài hạn cũng là những vấn đề cần nghiên cứu thêm.
Tham khảo bài báo gốc tại link sau: https://doi.org/10.3390/cancers17020297
Tham khảo thêm Đồng thuận nhóm xạ trị Tiết niệu Pháp về Cơ quan nguy cấp của hệ tiết niệu trong xạ trị ngoài ung thư tuyến tiền liệt tại link sau: https://pro.ungthuhoc.vn/2893/

1 bình luận
Thank BS Mạnh 🙂
Chưa thấy BS Mạnh đề cập đến đặc điểm của phác đồ xạ trị (Kỹ thuật, Kê liều) đã được thực hiện cho các bệnh nhân trong nghiên cứu này?
Chi tiết “Thiếu dữ liệu về liệu pháp toàn thân kết hợp” cũng nảy sinh câu hỏi “Liệu sự khác biệt về OS giữa 2 nhóm BN có đến từ tác động hiệp đồng giữa xạ trị và các liệu pháp toàn thân khác nhau?”
Các yếu tố để ghép cặp PSM có vẻ chưa bao hàm một số đặc điểm lâm sàng bệnh học có ý nghĩa tiềm tàng như số vị trí di căn, di căn ngoài xương, số bước điều trị toàn thân trước đó? Tình trạng kháng cắt tinh hoàn?