Nội dung chính
Giới thiệu
Xấp xỉ 12% người bệnh ung thư tuyến tiền liệt (UTTTL) có di căn hạch vùng tại thời điểm chẩn đoán với khoảng 10% được phát hiện di căn hạch trên bệnh phẩm mổ sau cắt tuyến tiền liệt triệt căn. Di căn hạch làm xấu đi tiên lượng UTTTL so với bệnh còn khu trú tại tuyến tiền liệt, tỷ lệ tử vong đặc hiệu UTTTL về lâu dài trong khoảng 20 – 40%. Một thử nghiệm ngẫu nhiên duy nhất đến thời điểm hiện tại về điều trị bổ trợ sau phẫu thuật, ECOG 3886, cho thấy sự cải thiện về sống thêm toàn bộ sống thêm đặc hiệu UTTTL (PCSS – Prostate Cancer Specific Survival) và sống thêm không bệnh tiến triển (PFS) ở các bệnh nhân nhận được liệu pháp triệt tiêu androgen so với theo dõi đơn thuần. Tuy nhiên, thử nghiệm này không đại diện cho thực tế quản lý người bệnh UTTTL sau cắt tuyến tiền liệt triệt căn hiện nay, được theo dõi thường xuyên với PSA và PET.
Một số dữ liệu hồi cứu cho thấy trong số các bệnh nhân di căn hạch trên mô bệnh học (pN1) sau cắt tuyến tiền liệt triệt căn gặp phải tái phát lâm sàng, 1/3 trường hợp ghi nhận vị trí tái phát đầu tiên ở giường tuyến tiền liệt và hạch chậu. Những nghiên cứu khác đã gợi mở rằng xạ trị sau mổ và ADT có thể cải thiện sống thêm đặc hiệu ung thư (CSS – Cancer Specific Survival) so với phẫu thuật đơn thuần hay phẫu thuật kết hợp ADT. Các dữ liệu đánh giá hiệu quả của quyết định xạ trị bổ trợ so với cứu vãn sớm cho nhóm bệnh nhân pN1 dựa trên PSA < 0,1 ng/mL hay >= 0,1 ng/mL mà không xem xét tác động của PSA tại thời điểm trước xạ trị.
Với những bệnh nhân pN0, nồng độ PSA đã được sử dụng để ước tính kết cục lâm sàng của xạ trị sau mổ. Đã có một xu hướng chuyển dịch về phía ủng hộ chủ trương xạ trị cứu vãn sớm sau dữ liệu của RADICALS-RT, RAVES, GETUG. Lựa chọn giữa xạ trị cứu vãn sớm hay bổ trợ vẫn là một câu hỏi còn để ngỏ với nhóm bệnh nhân nguy cơ rất cao hay nhóm có di căn hạch. Mục đích của nghiên cứu này là đánh giá các yếu tố tiên lượng và mô hình tái phát của các bệnh nhân có di căn hạch được xạ trị sau mổ kết hợp ADT hoặc không.
Phương pháp và vật liệu nghiên cứu
Nghiên cứu hồi cứu trên dữ liệu từ 4 trung tâm nhằm khảo sát mô hình tái phát và đánh giá các yếu tố tiên lượng tái phát ở các bệnh nhân được phẫu thuật cắt tuyến tiền liệt triệt căn và xạ trị sau mổ trong khoảng thời gian từ 5/1/2006 đến 11/8/2021.
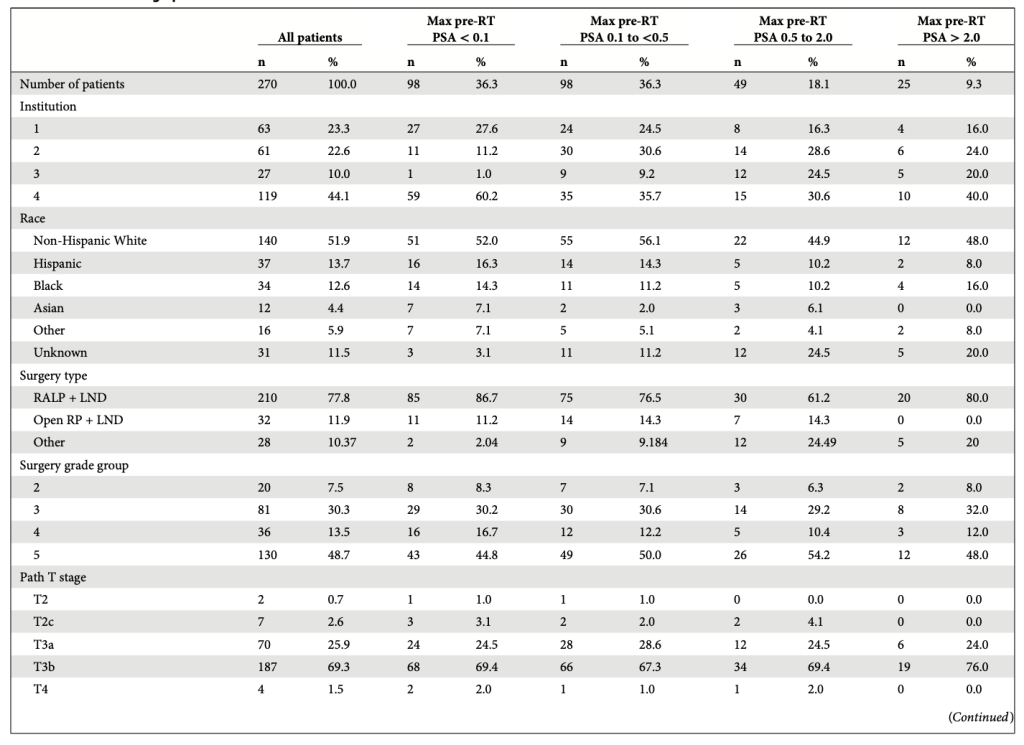
Dữ liệu các bệnh nhân UT TTL pN1 sau cắt tuyến tiền liệt triệt căn, sau đõ xạ trị kết hợp ADT liệu trình ngắn (<= 6 tháng), liệu trình dài (> 6 tháng) hoặc không ADT, được đưa vào phân tích. Đặc điểm người bệnh (Tuổi, chủng tộc, chỉ số khối cơ thể) cùng với đặc điểm khối u (Giai đoạn lâm sàng, sau mổ, chỉ định ADT/thời gian ADT, PSA và testosterone trước và sau mổ, điểm Gleason, số hạch vét được, số hạch dương tính, hình ảnh sau mổ), chi tiết kế hoạch xạ trị (Liều, trường chiếu, kỹ thuật) và dữ kiện theo dõi (Tình trạng sức khoẻ, PSA sau xạ trị và testosterone nếu có).
Mô hình tái phát, sống thêm không bệnh tiến triển sinh hoá (bPFS) và sống thêm không di căn xa (DMFS) được khảo sát. Các bệnh không có thất bại sinh hoá (bF) và/hoặc di căn xa được censor tại ngày theo dõi cuối cùng. Các bệnh nhân đã tử vong mà không ghi nhận bF hay DM cũng được censor. Thất bại sinh hoá được định nghĩa là PSA huyết thanh tăng trên giá trị sàn trước điều trị 0,2 ng/mL hoặc hơn. Phân tích Kaplan-Meier được sử dụng để xây dựng các đường cong sống thêm và tính toán tỷ lệ bPFS và DMFS theo thời gian. log-rank test được sử dụng để xác định các đặc điểm của người bệnh và khối u liên quan đến bF và DM. Các biến số sau đã được lựa chọn trước cho phân tích đa biến: PSA trước xạ, thời gian ADT, Nhóm phân độ Gleason, tỷ lệ phần trăm hạch dương tính và trạng thái diện cắt. Tất cả phân tích thống kê đều được thực hiện trên SAS v9.4.
Kết quả
Dữ liệu của 270 bệnh nhân được thu thập với:
- Trung vị thời gian theo dõi 48 tháng (1,9 – 19,4 tháng)
- Trung vị tuổi: 63 (41 – 81) tuổi
- 52% thuộc chủng tộc da trắng không phải gốc Tây Ban Nha, 14% gốc Tây Ban Nha và 13% người da đen
- 77% bệnh nhân được phẫu thuật cắt tuyến tiền liệt với rô bốt hỗ trợ
- Nhóm phân độ Gleason sau mổ (Surgical Gleason Grade group – GG) 2 gặp ở 20 bệnh nhân (7,5%), 3 ở 81 bệnh nhân (30%), 4 ở 36 bệnh nhân (13,5%) và 5 ở 130 bệnh nhân (49%).
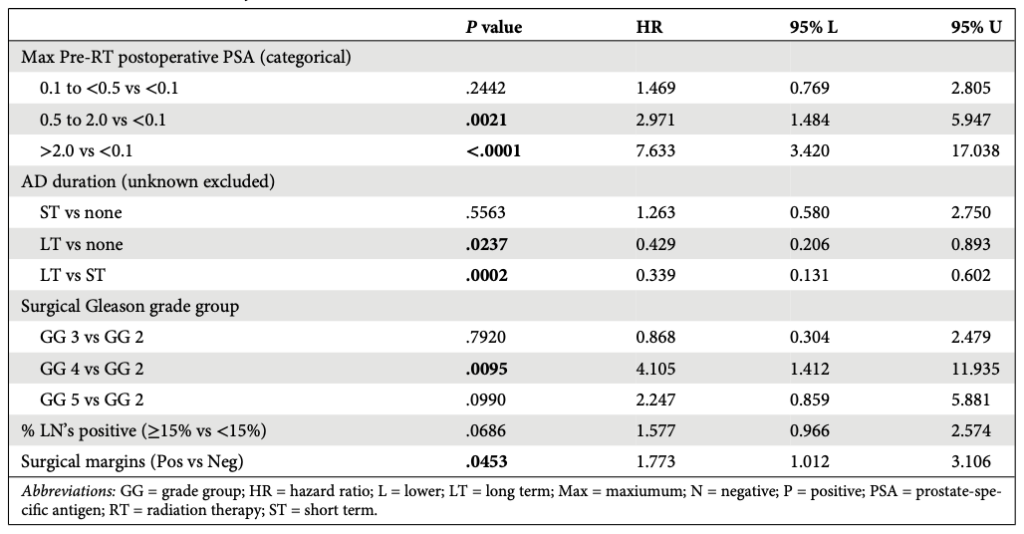
- 256 bệnh nhân (95%) có u lan rộng ra ngoài bao tuyến, 70% có xâm lấn túi tinh, 59% có diện cắt dương tính và 64% có PSA trên ngưỡng phát hiện sau mổ (Bảng 1).
- Trung vị số lượng hạch vét được là 16 (2 – 57). Số hạch dương tính là 1 (59%), 2 (19%) và >2 trong 22% trường hợp.
| Nhóm phân độ | Điểm Gleason |
| Nhóm 1 | <= 6 |
| Nhóm 2 | 7 (3+4) |
| Nhóm 3 | 7 (4+3) |
| Nhóm 4 | 8 |
| Nhóm 5 | 9 – 10 |
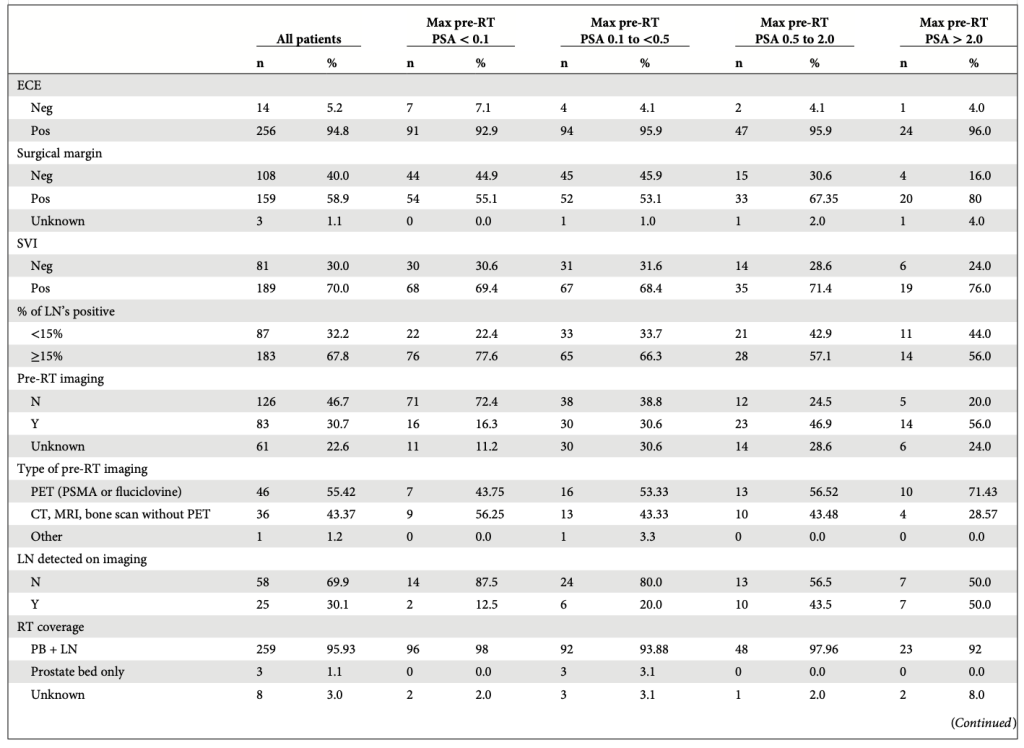
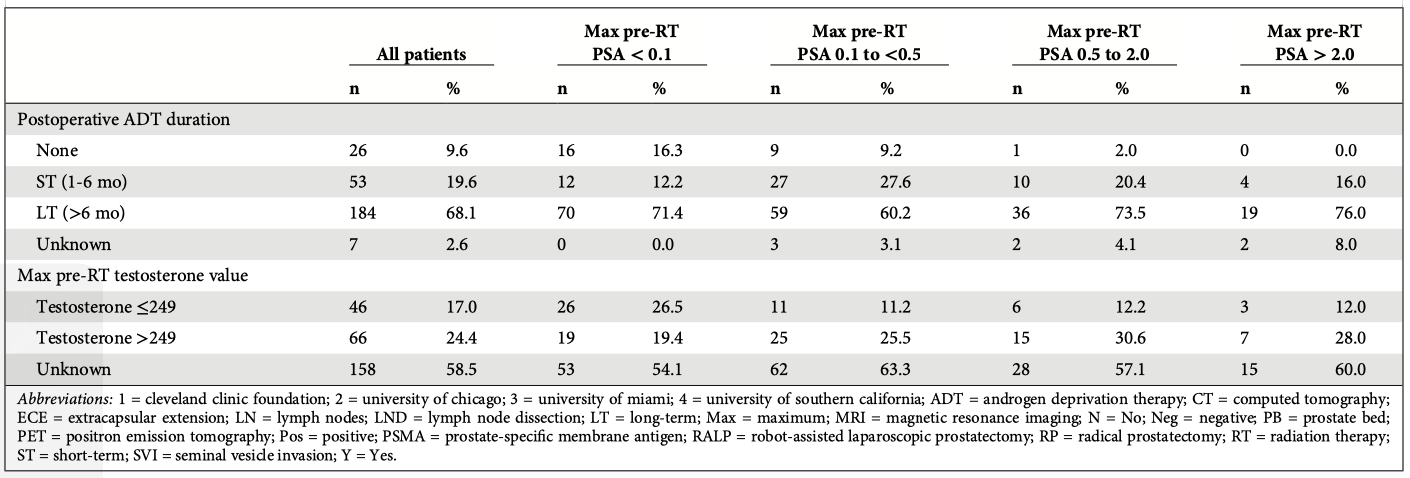
57% bệnh nhân nhận xạ trị vì PSA dai dẳng, 32% trường hợp xạ trị bổ trợ với PSA dưới ngưỡng phát hiện (<0,1 ng/mL), và 11% trường hợp xạ trị vì PSA tăng trở lại sau khi đạt dưới ngưỡng phát hiện sau mổ. Trong 83 bệnh nhân có dữ liệu hình ảnh trước xạ trị, 46 (55%) bệnh nhân có PET (Với kháng nguyên màng đặc hiệu tuyến tiền liệt – PSMA hoặc fluciclovine) và tổn thương thứ phát tại hạch vùng được xác định trong 25/83 (30%) người bệnh. 96% bệnh nhân được xạ trị vào cả giường tuyến tiền liệt (Trung vị liều 68,4 Gy) và hạch chậu (Trung vị 46 Gy). ADT được chỉ định trong ngắn hạn (20%) hay dài hạn (68%), trong khi đó, 26 (10%) bệnh nhân không nhận ADT và 7 (3%) không rõ thời hạn. Trung vị thời hạn ADT ở nhóm bệnh nhân được điều trị dài hạn là 24 tháng (IQR 18 – 27 tháng). Testosterone trước xạ ghi nhận được ở 41% bệnh nhân (Bảng 1). Phác đồ ADT chủ yếu gồm kháng androgen, đối vận GnRH và/hoặc đồng vận LHRH. Chỉ có 3 bệnh nhân được chỉ định thuốc ức chế thụ thể androgen.
Trung vị thời gian từ cắt tuyến tiền liệt triệt căn đến xạ trị là 6 tháng (IQR 4,5 – 9,1 tháng). Trung vị PSA sau mổ – trước xạ (Giá trị tối đa ghi nhận được từ sau mổ) là 0,2 (0,02 đến 35) ng/mL. 29 bệnh nhân nhận ADT từ trước mổ. Trung vị giá trị sàn của PSA sau xạ trị là 0,03 (0,01 – 1,5) ng/mL (Bảng 2). Tại thời điểm PSA ở giá trị sàn, 152 bệnh nhân đang trong liệu trình ADT, 51 bệnh chưa từng nhận ADT hoặc đã hoàn thành liệu trình ADT.
66% bệnh nhân còn sống sót, không có bằng chứng của bệnh, tại lần theo dõi cuối cùng. Trong số 179 bệnh nhân này, 24 (13,4%) đang trong liệu trình ADT, 141 trường hợp đã hoàn thành liệu trình ADT, 8 trường hợp chưa từng nhận ADT và 6 bệnh nhân không ghi nhận được dữ kiện về ADT tại lần theo dõi cuối cùng. Thất bại sinh hoá được xác định ở 29% người bệnh, với 5% thất bại tại hạch chậu, 11% có di căn xa (Chủ yếu tại xương, sau đó đến hạch cạnh động mạch chủ) (Bảng 3).
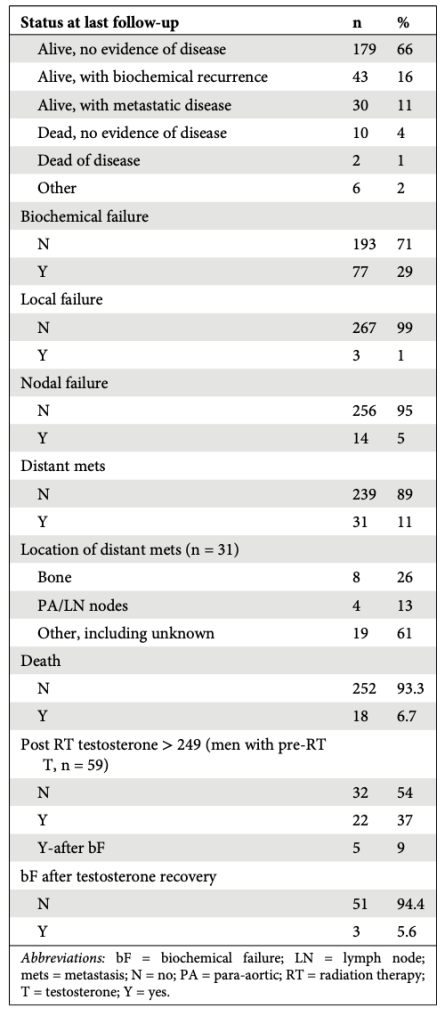
bPFS 4 năm của các phân nhóm người bệnh lần lượt là:
- Tất cả người bệnh: 72% (CI95 66 – 78%)
- PSA trước xạ < 0,1 ng/mL: 83% (CI95 74 – 92%)
- PSA trước xạ từ 0,1 đến <0,5 ng/mL: 76% (CI95 66 – 86%)
- PSA trước xạ từ 0,5 đến 2 ng/mL: 60% (CI95 44 – 76%)
- PSA trước xạ trên 2 ng/mL: 35% (CI95 12 – 59%), khác biệt giữa các phân nhóm có ý nghĩa thống kê với p < 0,0001 (Hình 1)
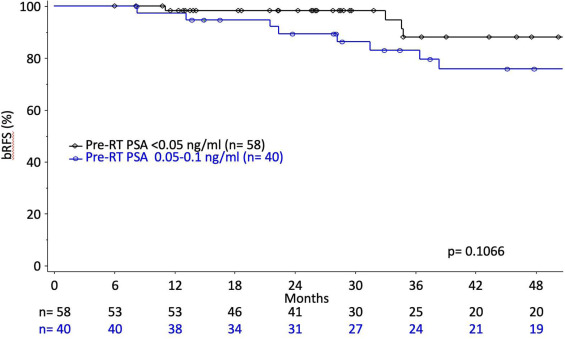
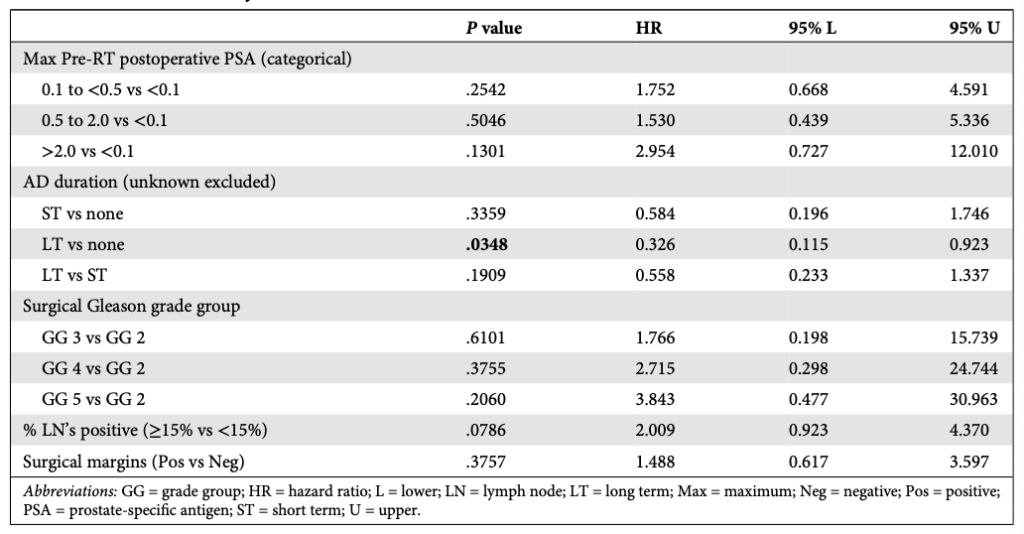
Phân tích hồi quy đa biến nguy cơ theo tỷ lệ Cox (Cox proportional hazards regression multivariable analysis) thu được: PSA tối đa trước xạ trị > 0,5 (0,5 – 2,0 so với <0,1, tỷ số nguy cơ HR 2,97; >2,0 so với <0,1, HR 7,63), ADT dài hạn so với không ADT (HR 0,43) và ADT dài hạn so với ADT ngắn hạn (HR 0,34), nhóm phân độ Gleason 4 so với 2 (HR 4,11) và diện cắt dương tính (HR, 1,773) liên quan có ý nghĩa với kết cục bBFS.
Kết quả DMFS cho các phân nhóm bệnh nhân lần lượt là:
- Tất cả người bệnh: 92% (CI95 88 – 96%)
- PSA trước xạ < 0,1 ng/mL: 95% (CI95 90 – 100%)
- PSA trước xạ từ 0,1 đến <0,5 ng/mL: 92% (CI95 86 – 98%)
- PSA trước xạ từ 0,5 đến 2 ng/mL: 89% (CI95 79 – 100%)
- PSA trước xạ trên 2 ng/mL: 79% (CI95 57 – 100%). Chỉ có ADT dài hạn so với không ADT cho thấy liên quan có ý nghĩa với kết cục DM trong phân tích đa biến (Bảng 4 và 5).
Với các bệnh nhân có PSA trước xạ >= 0,1 ng/mL, có thăm dò hình ảnh trước xạ (n = 83), không có sự khác biệt về bBFS (p = 0,63) giữa nhóm có tổn thương thứ phát tại hạch vùng quan sát được trên hình ảnh (n = 26) so với nhóm không ghi nhận bất thường (n = 41). MFS 4 năm xấu hơn có ý nghĩa ở nhóm có hạch vùng trên thăm dò hình ảnh trước xạ (87% so với 100%, p = 0,0015). Tuy nhiên, lưu ý rằng chỉ có 3 trường hợp di căn xạ ở phân nhóm bệnh nhân này (n = 67), và đều xảy ra ở nhóm có hạch vùng trên thăm dò hình ảnh trước xạ.
125 bệnh nhân được chỉ định ADT, ghi nhận được kết quả xét nghiệm testosterone ít nhất 1 lần sau khi hoàn thành liệu trình. 12 trường hợp trên tổng số 125 gặp thất bại sinh hoá trước khi testosterone phục hồi, 62 bệnh nhân (50%) có nồng độ testosterone chưa trở lại ngưỡng bình thường (<249 ng/mL) và 51 bệnh nhân (41%) có testosterone trong giới hạn bình thường (>=249 ng/mL). Trong số 51 bệnh nhân có testosterone phục hồi, 38 trường hợp được chỉ định ADT dài hạn và 13 trường hợp nhận ADT ngắn hạn, trung vị thời gian phục hồi testosterone là 18 tháng. Trung vị thời gian phục hồi testosterone sau khi hoàn thành ADT ở 38 bệnh nhân ADT dài hạn là 9,6 tháng (IQR 6,3 – 21,0 tháng), ở nhóm ADT ngắn hạn là 7,5 tháng (IQR 4,1 – 15,4 tháng).
Bàn luận
Chiến lược quản lý tối ưu cho các bệnh nhân UTTTL pN1 vẫn còn là một chủ đề tranh luận, mặc dù đã nhận thấy rõ tình trạng di căn hạch vùng đi kèm với sự gia tăng nguy cơ tử vong do UTTTL cho nhóm bệnh nhân đã được phẫu thuật triệt căn. Dữ liệu hồi cứu cho thấy kết cục lâm sàng được cải thiện với liệu pháp ADT và xạ trị bổ trợ so với chỉ phẫu thuật hoặc ADT đơn thuần. Thêm vào đó, xạ trị bổ trợ hay cứu vãn cho nhóm bệnh nhân pN1 đã được thử nghiệm trong các nghiên cứu, tuy nhiên, chưa xem xét đến các giá trị khác nhau của PSA tại thời điểm trước xạ trị, liệu có ảnh hưởng đặc biệt gì đối với kết quả của xạ trị hay không. Với vai trò của các trị liệu tại chỗ tại vùng đối với UTTTL pN1, dữ liệu về mô hình thất bại và yếu tố tiên lượng tái phát sẽ là những hiểu biết quan trọng đối với các nhà lâm sàng.
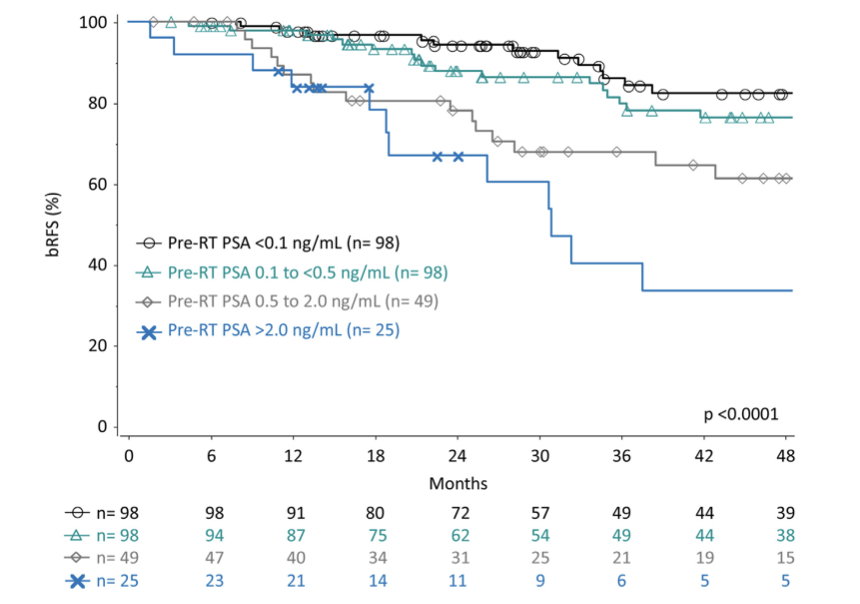
Kết quả định lượng PSA sau mổ ảnh hưởng đến tiên lượng và quyết định xạ trị sau mổ cho các bệnh nhân có hạch âm tính dựa trên các thử nghiệm RADICALS, RAVES và GETUG. Khi đề cập đến xạ trị sau mổ trong tình huống di căn hạch vùng, Tilky và cộng sự đưa ra các bàn luận về xạ trị bổ trợ so với cứu vãn, nhưng không phân tích các tác động tiềm tàng của PSA đến hiệu quả xạ trị. Nhóm tác giả kết luận rằng xạ trị bổ trợ giúp giảm nguy cơ tử vong do mọi nguyên nhân, sử dụng định nghĩa xạ trị bổ trợ khi PSA <0,1 ng/mL, trong khi trung bình PSA ở nhánh xạ trị cứu vãn sớm là 0,3 ng/mL. Dữ liệu của chúng tôi trên các bệnh nhân di căn hạch vùng được phẫu thuật cho thấy quyết định bắt đầu xạ trị tại thời điểm PSA dưới 0,5 ng/mL đi kèm với bBFS được cải thiện so với khi bắt đầu xạ trị ở các ngưỡng PSA cao hơn. Khi xét nghiệm PSA có độ nhạy cao trở nên phổ biến, các bệnh nhân thường được cân nhắc xạ trị với PSA <0,2 ng/mL. Dữ liệu của chúng tôi không ghi nhận sự cải thiện có ý nghĩa thống kê về bPFS ở những bệnh nhân có PSA thấp hơn 0,05 ng/mL. Trong một phân tích ghép cặp so sánh các bệnh nhân có PSA <0,05 ng/mL và 0,05 đến 0,1 ng/mL, bPFS 4 năm có xu hướng tốt hơn ở nhóm có chỉ số PSA thấp hơn (90% so với 76%, p = 0,1066). Xu hướng cải thiện kết cục lâm sàng khi liệu trình xạ trị sau mổ được bắt đầu sớm, với PSA dưới ngưỡng phát hiện, ủng hộ vai trò của xạ trị bổ trợ cho UT TTL di căn hạch, đối tượng thường chiếm tỷ trọng thấp trong các thử nghiệm lâm sàng ngẫu nhiên hiện nay. Tuy nhiên, với phân nhóm bệnh nhân được xạ trị với PSA trong khoảng 0,05 đến 0,1 ng/mL, PFS 4 năm (76%) không khác biệt so với nhóm có PSA 0,1 đến <0,5 ng/mL. bPFS tốt hơn ở nhóm PSA dưới 0,05 ng/mL có thể bởi vì một số bệnh nhân trong nhóm này thật sự không cần nhận thêm bất kỳ điều trị bổ trợ nào sau mổ. Trong nghiên cứu này, các phân tích theo chỉ số PSA tại thời điểm trước xạ trị ủng hộ cách tiếp cận trong đó xạ trị cứu vãn được thực hiện nếu cần thiết, lý tưởng khi PSA dưới 0,5 ng/mL. Thời gian theo dõi dài hơn, cho phép phân tích đầy đủ các kết cục lâm sàng, có thể chứng minh luận điểm cho rằng các bệnh nhân hạch vùng dương tính sau phẫu thuật cắt tuyến tiền liệt không nhận được lợi ích từ xạ trị bổ trợ.
Các thử nghiệm gần đây thăm dò vai trò của ADT kết hợp xạ trị sau mổ. Trong nghiên cứu của chúng tôi, các bệnh nhân được điều trị với liệu trình ADT dài hạn có kết quả bPFS khả quan hơn, tương đồng với thử nghiệm RADICALS-HD, cũng cho thấy ADT dài hạn cải thiện sống thêm không di căn xa so với ADT ngắn hạn. Lưu ý rằng, quần thể nghiên cứu của RADICALS-HD chỉ bao gồm 8% trường hợp có di căn hạch vùng, điều này có thể làm giảm đi tương đối lợi ích ghi nhận được của ADT dài hạn. Các bệnh nhân trong nghiên cứu của chúng tôi, giống với RADICALS-HD, hầu hết được điều trị bởi kháng androgen thế hệ 1, đối vận GnRH, và/hoặc đồng vận LHRH. Dữ liệu lúc này cho thấy lợi ích về sống thêm với sự bổ sung thuốc ức chế con đường thụ thể androgen vào ADT ở các bệnh nhân có di căn hạch vùng. Một câu hỏi mới nảy sinh, đó là liệu rằng trong bối cảnh tăng cường ADT kết hợp cùng xạ trị sau mổ, vẫn cần thiết duy trì ADT dài hạn hay ADT ngắn hạn bổ sung thuốc ức chế con đường thụ thể androgen có thể mang lại lợi ích tương tự.
Các bệnh nhân trong nghiên cứu này nhận được điều trị trước khi thăm dò hình ảnh học PET được sử dụng phổ biến. Chỉ có 31% người bệnh được chụp PET trước xạ trị. Các nghiên cứu đã chỉ ra rằng, khi di căn hạch vùng được phát hiện trên thăm dò hình ảnh, xạ trị và ADT có thể mang lại kết quả kiểm soát bệnh sinh hoá lâu dài cho một số người bệnh. Thử nghiệm OLIGOPELVIS GETUG P07 cho thấy xạ trị kết hợp ADT ngắn hạn cho các bệnh nhân UTTTL tái phát một vài vị trí (Oligorecurent Prostate Cancer) phát hiện trên hình ảnh PET có bPFS là 31% sau 5 năm. Các bệnh nhân được đưa vào nghiên cứu này có trung vị PSA >3 ng/mL, đặc điểm này có thể giải thích cho sự khác biệt lớn về kết quả PFS so với nghiên cứu của chúng tôi (PFS 4 năm 72%). Bên cạnh đó, dữ liệu của chúng tôi không cho thấy sự khác biệt về bPFS giữa các bệnh nhân có hoặc không có hạch vùng phát hiện trên PET, mặc dù MFS thấp hơn ở nhóm phát hiện hạch vùng hơn PET. Các phân tích trên dữ liệu PET trong nghiên cứu này còn hạn chế khi không có thông tin về PSA tại thời điểm chụp PET, do đó, có thể mắc phải thiên lệch khi các bệnh nhân có PSA cao hơn thường được chỉ định chụp PET để đánh giá lại tình trạng bệnh.
Mô hình tái phát trong nghiên cứu này cho thấy ở các bệnh nhân gặp phải thất bại sinh hoá và tái phát lâm sàng sau xạ trị sau mổ, các tổn thương tái phát chủ yếu gặp tại hạch chậu hoặc di căn xa (Xương, hạch cạnh động mạch chủ). Cùng với việc sử dụng các thăm dò hình ảnh tốt hơn, cho phép phát hiện bệnh ở giai đoạn sớm hơn, liệu rằng liều xạ trị đến giường tuyến tiền liệt có thể thấp hơn trong các trường hợp PET âm tính? Các thông tin về mô hình tái phát trong nghiên cứu này ủng hộ những nghiên cứu tiếp theo cho ý tưởng này với quần thể người bệnh lớn hơn và thiết kế ngẫu nhiên.
Thời gian để testosterone phục hồi ngắn hơn đôi chút trong nghiên cứu của chúng tôi so với báo cáo của MARCAP. Các bệnh nhân trong báo cáo của MARCAP nhận 6 tháng ADT có trung vị thời gian đến khi phục hồi testosterone (Ngưỡng không biểu hiện thiểu năng sinh dục – NonHypogonadal Testosterone Recovery, NHTR) là 12.2 tháng, với các trường hợp ADT 18 tháng, NHTR là 30,1 tháng. Dữ liệu từ MARCAP cho thấy các bệnh nhân trên 65 tuổi ít khả năng hồi phục toàn phần testosterone so với nhóm trẻ hơn (HR 0,80; CI95% 0,67-0,96 ở nhóm ADT 6 tháng). Trung vị tuổi trong nghiên cứu của chúng tôi là 63, đó có thể là lý do tại sao thời gian phục hồi testosterone ghi nhận được ngắn hơn đôi chút.
Kết quả nghiên cứu này cho thấy tỷ lệ hạch di căn trên tổng số hạch vét được <15% so với >=15% không dẫn đến khác biệt về bPFS hay DM. Chúng tôi lựa chọn “phần trăm hạch di căn”, mặc dù cũng đã thăm dò cả biến số phần trăm hạch di căn và số lượng hạch di căn trong phân tích đơn biến, bởi vì phần trăm hạch dương tính còn đại diện cho thông tin về số lượng hạch vét được. Thêm vào đó, trong dữ liệu của chúng tôi, trung vị số lượng hạch dương tính là 1 và trên phân tích đơn biến cho bPFS, phân tích dưới nhóm hạch dương tính > 1 và 1 không có ý nghĩa. Khi so sánh giá trị dự báo của phần trăm hạch dương tính và số lượng hạch dương tính, Passoni và cộng sự đã chứng minh giá trị dự báo của cả hai thông số cho sống thêm đặc hiệu bệnh ung thư. Nghiên cứu khác cũng chỉ ra rằng phần trăm hạch dương tính 20% là yếu tố tiên lượng cho tái phát lâm sàng.
Như tất cả các nghiên cứu hồi cứu, nghiên cứu này có những hạn chế. Mặc dù với hình thái của nghiên cứu đa trung tâm, cho phép nhiều bệnh nhân tham gia tuyển chọn và phản ánh nhiều cách tiếp cận trên thực hành lâm sàng, nguy cơ thiên lệch có gặp phải trong lựa chọn bệnh nhân và khác biệt giữa các trung tâm về chỉ định xạ trị sau mổ. Bên cạnh đó, việc thiếu một quần thể bệnh nhân đối chứng cũng hạn chế giá trị của nghiên cứu này. Thời gian theo dõi chỉ mới dừng lại ở trung hạn, giới hạn sức mạnh của các phân tích phụ thuộc các biến cố xuất hiện muộn, và cũng dẫn đến khả năng nhiều bệnh nhân chưa kịp phục hồi testosterone toàn phần ảnh hưởng đến đánh giá kết cục bPFS. Hơn nữa, không phải tất cả người bệnh đều được định lượng testosterone, vì vậy, chúng tôi không thể so sánh bPFS giữa các bệnh nhân có hay không suy giảm chức năng sinh dục trong quần thể nghiên cứu. Tuy nhiên, chúng tôi đã thực thực hiện phân tích với dưới nhóm bệnh nhân có thông tin về testosterone tại thời điểm xét nghiệm PSA. Nghiên cứu này không tích hợp các dữ kiện về kiểu hình gen của UTTTL. Câu hỏi về việc sử dụng kiểu hình gen trong điều trị triệt căn UTTTL di căn hạch sẽ là một trong các kết quả thú vị chúng ta có thể kỳ vọng từ NRG GU009.
Để kết luận, trong nghiên cứu hồi cứu, đa trung tâm của chúng tôi trên các bệnh nhân UTTTL pN1, xạ trị vùng chậu và ADT đi kèm với kết cục thuận lợi về ung thư học. Kết quả kiểm soát bệnh tốt nhất được quan sát ở những bệnh nhận xạ trị sau mổ với PSA < 0,5 ng/mL.
Xem bản gốc tiếng Anh tại: https://doi.org/10.1016/j.prro.2024.12.006
Dịch bởi: BSNT. Trần Trung Bách