Xem bản gốc tiếng Anh tại TỦ SÁCH UNG THƯ HỌC/XẠ TRỊ/ESTRO
Dịch bởi: BSNT. Trần Trung Bách
Tóm lược:
Tỷ lệ tạo hình vú ngay (IBR – Immediate Breast Recontruction) sau cắt tuyến vú do ung thư đang một xu hướng ngày một thịnh hành. Tình huống này có thể khiến không ít nhà xạ trị lúng túng khi còn thiếu các hướng dẫn xây dựng thể tích bia trong xạ trị sau cắt tuyến vú (PMRT – PostMastectomy Radiation Therapy). Vì vậy, nhiều bệnh nhân đã xạ trị bổ trợ sau IBR với một thể tích bia tương tự như trong xạ trị toàn bộ tuyến vú. Mục tiêu của bài viết này là để mô tả hướng dẫn xây dựng thể tích cho PMRT sau IBR bằng túi độn dựa trên hiểu biết sâu sắc về các cách thức phẫu thuật, giai đoạn bệnh, các mô hình tái phát và kỹ thuật xạ trị. Nội dung của hướng dẫn dựa trên đồng thuận đạt được giữa các chuyên gia ung thư vú từ nhiều chuyên khoa khác nhau trên toàn thế giới.
Xạ trị với tuyến vú tạo hình là một thử thách với thực hành lâm sàng xạ trị. Một số kỹ thuật ngoại khoa trong tạo hình vú tiếp tục được thay đổi và hoàn thiện nhằm cải thiện kết quả thẩm mỹ dựa trên việc đặt vật liệu thay thế (Túi độn…) trước – sau cơ ngực hay sử dụng một vạt tự thân, làm đầy bằng mỡ hay vật liệu bao phủ tổng hợp kết hợp với túi độn. Tuy nhiên, chúng ta còn chưa biết nhiều về kết cục ung thư học theo sau các kỹ thuật này, tác động của xạ trị đến kết quả thẩm mỹ cũng như ảnh hưởng tiềm tàng của các yếu tố khác. Thêm vào đó, hầu hết các nghiên cứu về tạo hình vú và PMRT chưa nhấn mạnh mối liên hệ giữa kỹ thuật xạ trị và phác đồ kê liều được sử dụng với các kết cục dài hạn về ung thư học, bao gồm mô hình tái phát.
Các kỹ thuật PMRT hiện nay được sử dụng cho tình huống sau IBR vẫn thường chỉ dựa trên trường chiếu (Field-based) hơn là dựa trên thể tích (Volume-based), ví dụ như thể tích bia thường bao gồm cả túi độn hoặc vú tạo hình. Việc lập kế hoạch xạ trị với triết lý dựa trên thể tích của xạ trị hiện đại có thể giảm liều đến mô lành và nhờ đó, hạn chế độc tính liên quan đến điều trị mà không ảnh hưởng tiêu cực đến hiệu quả bao phủ liều đến thể tích bia.
Bài viết này sẽ giới thiệu hướng dẫn xây dựng thể tích bia lâm sàng cho PMRT trong tình huống IBR với túi độn (IBR-i).
Nội dung chính
Một số vấn đề quan trọng cần quan tâm
Các khuyến cáo trong xây dựng thể tích bia cho thành ngực
Hiểu biết sâu sắc về giải phẫu tuyến vú, mô hình dẫn lưu bạch huyết, giai đoạn bệnh và các cách thức phẫu thuật vú, IBR là nền tảng thiết yếu để có thể xây dựng nên một thể tích bia lâm sàng thành ngực phù hợp trong tình huống này (CTVp_chestwall). Biên bản phẫu thuật và kết quả giải phẫu bệnh chi tiết cần được cung cấp cho bác sĩ xạ trị. Chúng tôi khuyến nghị đánh dấu các sẹo mổ, các mốc giải phẫu quan trọng có thể nhìn/sờ được như giới hạn phẫu tích của phẫu thuật viên ở dưới da, tuyến vú và mô mỡ.
Mặc dù “Da” không phải là một thành phần của CTV, ngoại trừ với các bệnh nhân có u T4b-c-d, mạng lưới bạch huyết dưới da rõ ràng cần được tính đến. Trong cắt toàn bộ tuyến vú, vùng da bao phủ tuyến vú được cắt giảm, các mép da được kéo gần lại nhau và khâu, do đó, động tác này sẽ làm giảm thể tích CTVp_chestwall so với CTVp_breast. Hiệu ứng giảm bề mặt của cắt tuyến vú như mô tả ở trên không xảy ra với cắt tuyến vú tiết kiệm da (Skin-sparing mastectomy) hay bảo tồn quầng vú (Nipple-sparing mastectomy). Các kỹ thuật ngoại khoa này đã trở nên phổ biến với các báo cáo ban đầu không làm tăng tỷ lệ tái phát tại chỗ sao với các bệnh nhân được cắt tuyến vú kèm da. Tuy nhiên, càng nhiều da được giữ lại, càng nhiều khả năng đi kèm với mạng lưới bạch huyết và cả nhu mô tuyến vú tồn dư, từ đó có thể làm tăng nguy cơ tái phát tại chỗ. Hơn nữa, sự không rõ ràng trong xác định nhu mô tuyến tồn dư vẫn chưa thể giải quyết với dữ liệu y văn hạn chế. Vị trí của mô tuyến tồn dư thay đổi giữa các cá thể người bệnh và tuỳ theo kỹ thuật ngoại khoa đã thực hiện (Có hoặc không bảo tồn da/núm vú). Ở hầu hết bệnh nhân, mô vú tồn dư được tìm thấy ở phần ngoài, trong “đuôi nách” và khoảng 22% trường hợp ở 1/4 trên trong. Chúng tôi khuyến cáo mạnh mẽ rằng giới hạn vùng da còn lại nên được xác định với sự giúp đỡ của phẫu thuật viên và các điểm đánh dấu trước khi chụp CT mô phỏng. Phim mô phỏng cũng nên được khảo sát cẩn trọng lại nếu các mô tồn dư không rõ ràng trên thăm khám lâm sàng.
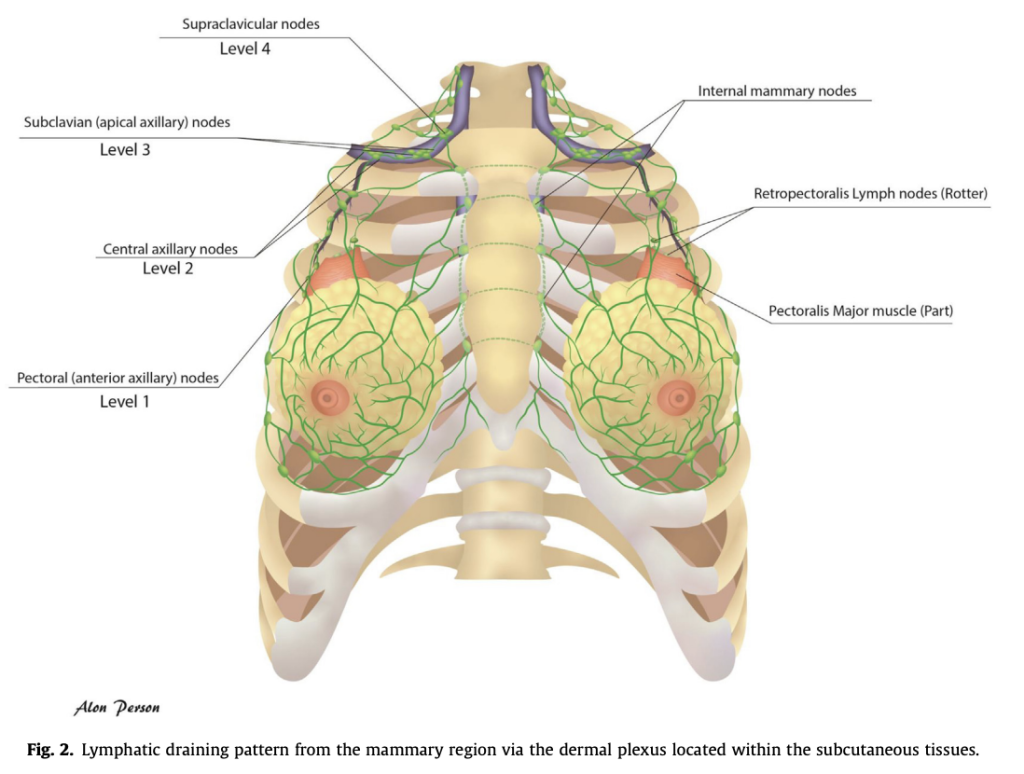
Mô hình dẫn lưu bạch huyết của tuyến vú
Bạch huyết từ vùng tuyến vú được dẫn lưu qua mạng lưới của da nằm trong tổ chức mô dưới da (Ảnh 2). Mô tuyến nằm trên mạc sau tuyến vú không liên tục với cơ ngực lớn, vì vậy, nếu không có xâm lấn cơ, cơ ngực lớn sẽ không thuộc về CTVp_chestwall. Khoảng 3/4 bạch huyết sẽ đổ về các hạch nách. Bạch huyết cũng có thể dẫn lưu qua kết nối dọc theo các bờ của mô tuyến, sau đó vòng theo bờ của cơ ngực lớn để đến hạch gian cơ ngực (Hạch Rotter) hoặc xuyên qua hoặc giữa các cơ ngực đến trực tiếp các hạch đỉnh hố nách. Bạch huyết còn có thể được dẫn lưu dọc theo các mạch máu đâm xuyên, tại bờ trong của cơ ngực lớn, đến các hạch vú trong. Như vậy, một mạng lưới bạch huyết sâu (Chặng 2-4) là một phần của thể tích bia với các bệnh nhân có giai đoạn bệnh tiến triển hơn, ở một số trường hợp, xạ trị hạch vú trong có thể được cân nhắc. Các thể tích bia dự phòng hạch nên được xây dựng theo các hướng dẫn đã xuất bản của ESTRO.
Cách thức phẫu thuật trong IBR-i
Cách thức cắt tuyến vú có thể thay đổi theo các yêu cầu về ung thư học và thẩm mỹ. Nhìn chung, tuyến vú sẽ được bóc tách khỏi lớp da bao phủ theo bình diện phẫu tích dưới da (Mạc Scarpa). Phức hợp quầng vú có thể hoặc không được bảo tồn. Tuyến vú được bóc tách khỏi cơ ngực tại bình diện giữa mạc sau vú và mạc trước cơ ngực, giữ lại lớp mạc nếu đảm bảo về ung thư học.
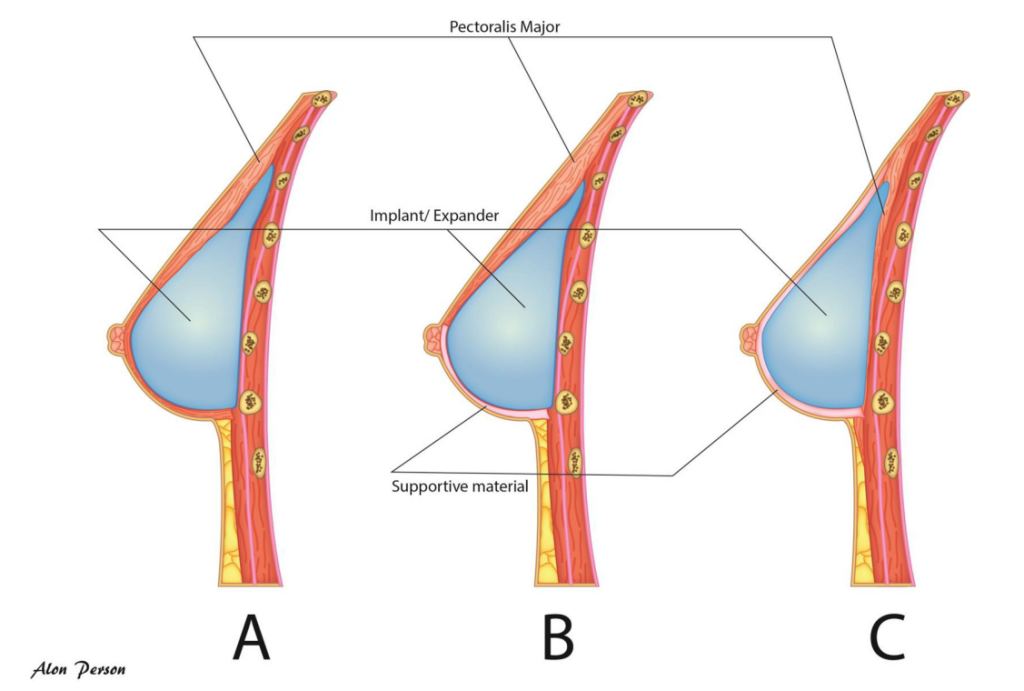
Túi độn (Túi dãn da hay túi độn vĩnh viễn) có thể được đặt trước hoặc sau cơ ngực lớn:
(1) Sau cơ ngực lớn. Các vật liệu bổ sung như vạt da bỏ biểu bì (De-epithelialized dermal flap), lưới tổng hợp hoặc lưới sinh học từ động vật hoặc mô người (Acellular dermal matrix – ADM) thường được sử dụng để hoàn thiện việc bao phủ túi độn ở phần dưới cơ ngực và đạt được hình dáng bên ngoài phù hợp (Hình 3).
(2) Trước cơ ngực lớn, trực tiếp trong túi da. Túi độn được neo giữ tại vị trí bằng một tấm lưới bao phủ phần rộng nhất của bề mặt nông của túi độn.
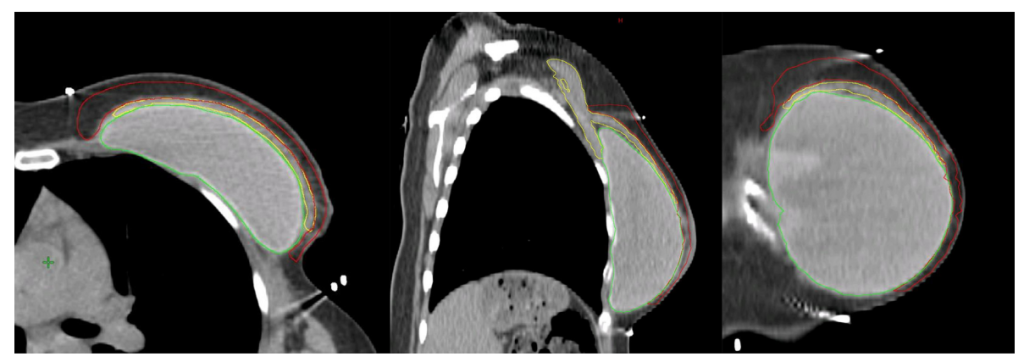
Sau cắt tuyến vú, CTVp_chestwall bao gồm mô tuyến tồn dư ở dưới da và mạng lưới bạch huyết dưới da. Giới hạn phẫu tích bóc tách tuyến vú về phía sau là cơ ngực lớn, cơ dày hình quạt, nguyên ủy từ 1/2 trong xương đòn và mặt trước xương ức cũng như sụn xượng sườn 6-7, bám tận vào rãnh cơ nhị đầu và củ Delta xương cánh tay. Với lý lẽ này, CTVp_chestwall trước đây thường được xây dựng bao gồm các xương sườn từ 2 đến 6 từ trên xuống. Tuy nhiên, theo hướng dẫn của ESTRO, khi quan sát các cách thức phẫu thuật cắt tuyến vú nhằm phát triển các hướng dẫn thực hành hiện tại và đánh giá CT mô phỏng lập kế hoạch, hình thái giải phẫu như kích thước (Chiều rộng và độ dày) của cơ ngực lớn và vị trí của tuyến vú thay đổi giữa các cá thể nữ giới, theo tuổi, chỉ số khối cơ thể… Vì vậy, nhìn chung, phần lớn mô tuyến vú nằm trước cơ ngực lớn, trong khi một phần nhỏ, về phía ngoài của tuyến nằm trước cơ răng trước hay xương sườn cùng các cơ liên sườn ở phần thấp. Trong một vài trường hợp, tuyến vú có thể trải rộng đến phần cao của cơ chéo bụng ngoài (Hình 4). Hệ quả là, theo khuyến cáo của ESTRO, CTVp_chestwall nên được xác định giới hạn trên – dưới một cách thận trọng dựa trên thăm khám lâm sàng, đặt các dấu chỉ điểm trên bề mặt da khi chụp phim mô phỏng, xem xét vị trí của tuyến vú đối diện. Không nên chỉ đơn thuần dựa trên tuyến vú đối bên như một tấm gương phản chiếu, bởi lẽ, chúng ta nhớ rằng, phẫu thuật cắt tuyến vú có thể làm thu nhỏ bề mặt của thể tích bia so với khi tuyến vú lành lặn. Giới hạn trong và ngoài nên tuân thủ các khuyến cáo của ESTRO cho thể tích thành ngực.
Một điểm quan trọng cần nhà xạ trị chú ý, ước tính 5-10% mô tuyến vú còn tồn dư sau phẫu thuật cắt toàn bộ tuyến vú quy ước, phải được bao phủ trong thể tích CTVp_chestwall.
CTVp_chestwall sau IBR nói chung
Các khuyến cáo của chúng tôi về CTVp_chestwall được xây dựng dựa trên ghi nhận hầu hết các tái phát tại chỗ sau cắt tuyến vú xảy ra ở da và tổ chức dưới da (72-100%), chính là vị trí thường gặp tồn dư nhu mô tuyến và mạng lưới dẫn lưu bạch huyết. Vị trí tái phát phổ biến thứ 2 nằm trong cơ ngực, đặc biệt là phần lân cận với khối u nguyên phát (0-28%). Nhìn chung, CTVp_chestwall lấy mặt trước cơ ngực lớn làm giới hạn sau. Trong trường hợp cơ ngực bị xâm lấn, CTV sẽ bao phủ một phần hay toàn bộ cơ ngực. Khi xương sườn bị xâm lấn, các xương sườn, cơ liên sườn có liên quan nên trở thành một phần của CTV. Trên thực tế, IBR không được khuyến khích thực hiện trong các tình huống này, vì vậy, giới hạn sau của CTV trong đa số trường hợp sẽ là mặt trước của cơ ngực lớn hoặc các xương sườn, cơ liên sườn ở các khu vực không có cơ ngực. Với túi độn đặt sau cơ ngực, phẫu thuật viên thường tách cơ ngực lớn khỏi chỗ bám tận phía dưới và trong. Vì vậy, nếu vị trí ban đầu của cơ ngực không thể xác định rõ ràng trên CT mô phỏng, giới hạn sau của CTV có thể được mở rộng cục bộ đến bình diện trước các xương sườn. Clip đánh đấu được phẫu thuật viên đặt tại vị trí giường u nguyên phát và vị trí bám của cơ ngực lớn vào các xương sườn trước mổ sẽ đặc biệt hữu ích đối với nhà xạ trị trong tình huống này. Việc thảo luận cùng bác sĩ phẫu thuật cũng mang lại các thông tin giá trị cho nhà xạ trị về vị trí khối u nguyên phát cùng mức độ xâm lấn, góp phần cá thể hóa thể tích CTVp_chestwall phù hợp với mỗi người bệnh.
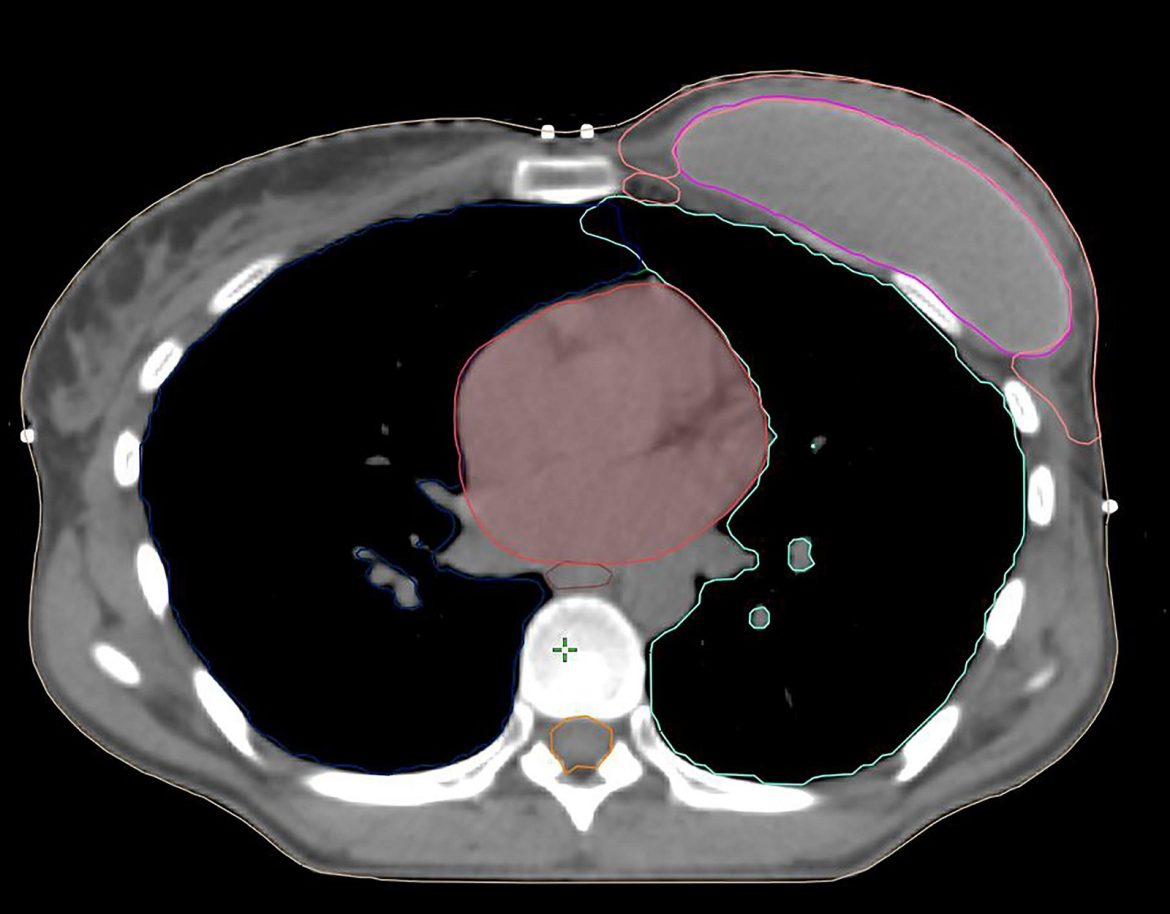
CTVp_chestwall sau IBR sử dụng túi độn sau cơ ngực
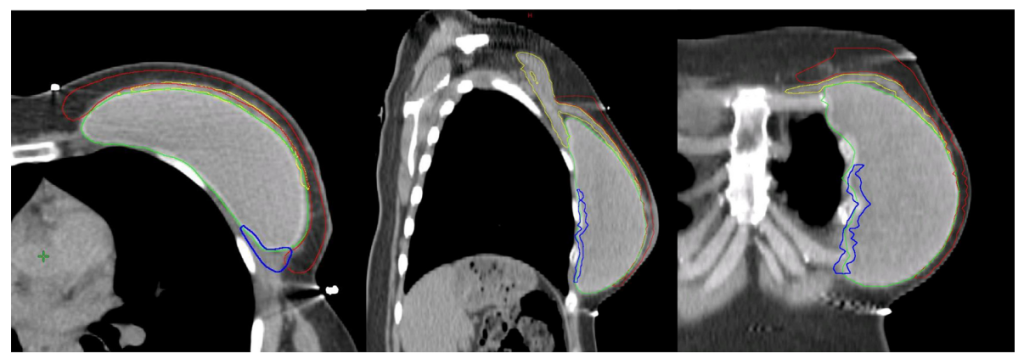
Nếu mạc sau tuyến vú không bị xâm lấn bởi ung thư, CTVp_chestwall cho PMRT không bao gồm mạng lưới bạch huyết sâu, do đó, chỉ bao gồm viền tổ chức mô phía trước cơ ngực lớn và túi độn, ngoại trừ ở phía trong, ngoài và dưới, nơi CTV có thể được mở rộng để bao phủ phần thành ngực không được bao phủ bởi cơ ngực lớn trước mổ. Như vậy, phần lớn túi độn có thể được loại khỏi CTVp_chestwall, trong khi các phần thành ngực xung quanh cơ ngực với các dòng chảy bạch huyết vẫn nên được bao phủ. (Hình 4a, b). Lớp cơ ngực phía trên túi độn có thể rất mỏng ở một số người bệnh, vì vậy, thể tích bia lâm sàng thường khó tránh khỏi phải bao gồm ít nhất một phần cơ ngực, nghĩa là giới hạn sau của CTV sẽ là bình diện trước của túi độn.
Với các bệnh nhân có yếu tố bất lợi và/hoặc nếu khối u nằm trong phần nhu mô tuyến sát mạc sau (Diện cắt tiệm cận, u nhuộm màu mực ở mạc sau tuyến vú) không được bao phủ bởi cơ ngực lớn (chủ yếu gặp ở các khối u phần thấp, thường nằm kết cận các xương sườn và cơ liên sườn), chỉ ngăn cách bởi mạc sau tuyến vú, chúng tôi khuyến cáo xác định thêm vùng tổ chức mô giữa thành ngực và túi độn ở phần thấp tính từ vị trí của cơ ngực lớn trước mổ (Lý tưởng nếu được đánh dấu bằng clip trong mổ), như một CTV phía sau tách biệt. (Hình 4B)
CTVp_chestwall sau IBR với túi độn trước cơ ngực
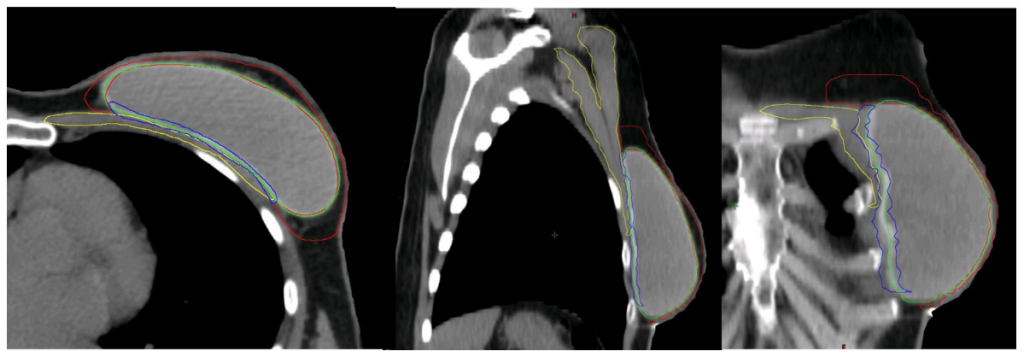
Sau IBR-i sử dụng túi độn trước cơ ngực, CTVp_chestwall bao gồm 2 phần phân chia bởi túi độn:
(1) Phần trước: Giữa da và túi độn, chứa đựng mạng lưới bạch huyết dưới da và mô tuyến tồn dư (Nếu có) (Hình 4C, thể tích giới hạn bởi đường viền đỏ);
(2) Phần sau: Giữa túi độn và cơ ngực/thành ngực, chứa đựng mô tuyến tồn dư (Nếu có) (Hình 4c, thể tích giới hạn bởi đường viền xanh biển); chỉ trở thành một phần của CTV trong các trường hợp có các yếu tố khối u bất lợi (Bảng 1).
| Bảng 1. Các chỉ định bao phủ thể tích phía sau túi độn trong CTVp_chestwall |
| Bao phủ một phần trong trường hợp túi độn sau cơ ngực: Có các yếu tố bất lợi và/hoặc nếu khối u nằm ở phần nhu mô tuyến gần mạc sau tuyến vú, không được bao phủ ban đầu bởi cơ ngực lớn (Thể tích màu xanh biển trên hình 4b) |
| Bao phủ toàn bộ trong trường hợp túi độn trước cơ ngực: Có các yếu tố bất lợi (Thể tích màu xanh biển trên hình 4c) Các đặc điểm khối u tiên lượng bất lợi gồm: – Khối u nguyên phát lớn (pT3) được cắt tuyến vú và IBR-i – Ung thư vú tiến triển tại chỗ, không đáp ứng hoàn toàn trên mô bệnh học sau điều trị tân bổ trợ – Xâm lấn cơ ngực lớn và/hoặc thành ngực |
Các thể tích cần xác định
Túi độn và tuyến vú đối bên nên được xác định trên CT mô phỏng (Bảng 2). Các tổ chức mô ghép (Da, mỡ, cơ) và các vật liệu tổng hợp (Túi độn, túi giãn da, ADM) không thuộc về CTV, có thể được xác định tách biệt như các cơ quan nguy cấp, tuy nhiên, không nhằm mục đích cản trở bao phủ liều đến CTVp_chestwall. Các cơ quan nguy cấp khác nên được xác định cho lập kế hoạch bao gồm tim, phổi, gan, tuyến giáp và đám rối cánh tay (Nếu dự kiến chiếu xạ hạch nách với liều tăng cường).
Bàn luận
Đến nay, chúng ta còn thiếu các hướng dẫn thực hành dựa trên sự đồng thuận về xác định thể tích xạ trị cho các bệnh nhân ung thư vú được điều trị bởi cắt tuyến vú và IBR. Hầu hết các công bố về PMRT sau tái tạo tuyến vú không đề cập đầy đủ chi tiết cách thức xác định thể tích bia và lập kế hoạch xạ. Bài viết này cung cấp một hướng dẫn xây dựng thể tích xạ trị cụ thể cho PMRT sau IBR-i dựa trên đồng thuận của nhóm chuyên gia đa chuyên khoa, toàn cầu về ung thư vú.
Hướng dẫn này nên được ứng dụng trong bối cảnh đầy đủ các thông tin về giai đoạn bệnh tại chỗ – tại vùng (Bao gồm giai đoạn trước và sau điều trị tân bổ trợ nếu có); các biến thể giải phẫu trên từng cá thể (Ví dụ: Độ dày thành ngực); vị trí của các mô tuyến tồn dư tiềm tàng được thảo luận chi tiết cùng ê kíp phẫu thuật; đánh giá tuyến vú lành đối diện và các cơ ngực trên CT mô phỏng; các can thiệp ngoại khoa trước đó.
Phối hợp cộng tác đa chuyên khoa là một nền tảng thiết yếu. Phẫu thuật viên là cộng sự quan trọng của bác sĩ xạ trị trong bước xây dựng thể tích bia lâm sàng CTVp_chestwall. Hơn nữa, các bệnh nhân được lên kế hoạch phẫu thuật cắt tuyến vú và IBR-i nên được thăm khám trước mổ với cả bác sĩ phẫu thuật và xạ trị hoặc thảo luận trong hội chẩn tiểu ban đa chuyên khoa.
Một số bệnh nhân ung thư vú tiến triển tại chỗ có thể được xem xét một cách cẩn trọng cho chỉ định IBR. Trong các trường hợp này, CTV, dựa trên hướng dẫn chung và thảo luận trong hội chẩn tiểu ban khối u, nên được xây dựng cá thể hóa tỷ mỷ phù hợp cho từng ca bệnh, tùy theo vùng nguy cơ cao ung thư tồn dư “dưới lâm sàng”. Khi giai đoạn khối u không biết/không rõ ràng, chúng tôi khuyến cáo xạ trị sau IBR-i theo cách tương tự như xạ trị sau bảo tồn tuyến vú, tức là bao gồm toàn bộ giường phẫu thuật cắt tuyến vú và cả túi độn.
Nếu da không phải là một phần của thể tích bia, giới hạn trước, theo quy ước, là 5 mm dưới bề mặt da để bao phủ mạng lưới bạch huyết dưới da của tuyến vú. Tuy nhiên, việc này có thể không khả thi do can thiệp ngoại khoa trước đó, tình trạng kéo căng của phần da còn lại để bao phủ túi độn, làm mỏng đi đáng để viền da, dẫn đến không thể “cắt đi” phần CTVp_chestwall 5 mm dưới bề mặt da. Không có bằng chứng đủ chất lượng để hướng dẫn việc sử dụng vật liệu bolus để tăng liều xạ trị đến da trong PMRT sau IBR. Trong giai đoạn chuẩn bị cho thử nghiệm DBCG RT Recon, lập kế hoạch cho 2 trường hợp sử dụng kỹ thuật trường chiếu tiếp tiếp, field in field, lập kế hoạch xuôi dòng, cho thấy liều da đạt 100% ở hầu hết tuyến vú tái tạo với photon 6 MV mà không cần bolus, ngoại trừ phía trong và ngoài tương ứng với điểm đi vào và ra của các chùm tia. Vì sự hiện diện tiềm tàng của mạng lưới bạch huyết dưới da, chúng tôi không khuyến cáo “cắt đi” phần CTVp_chestwall 5 mm từ bề mặt da, thay vào đó, tùy theo phần mềm được sử dụng để lập kế hoạch, nên bao gồm bề mặt da trong CTVp_chestwall mà không có bolus để tối ưu thuật toán lập kế hoạch ngược và khảo sát phân bố liều trên DVH.
Sau cắt tuyến vú với IBR, việc xác định giường u tương đối phức tạp và thách thức với bác sĩ xạ trị do những thay đổi của tổ chức mô trong quá trình tái tạo tuyến vú. Vì vậy, chúng tôi không khuyến cáo thực hiện liều tăng cường đến giường u, trừ khi phẫu thuật đã đặt clip đánh dấu trước đó, và xét nghiệm diện cắt sau đó dương tính, không thể tiếp tục loại bỏ bằng phẫu thuật.
Các hướng dẫn hiện tại được tập trung dành cho xây dựng thể tích bia sau IBR-i. Một hướng dẫn tương ứng cho các trường hợp sau IBR-a đang trong tiến trình thực hiện và dự kiến sẽ phức tạp hơn do tính chất đa dạng của các can thiệp ngoại khoa. Bài báo này không cho rằng phương pháp tái tạo nào là tốt hơn so với phương pháp còn lại.
Sử dụng xạ trị dựa trên thể tích, chúng tôi hướng đến mục tiêu giảm thiểu nguy cơ tác dụng phụ dựa trên điều chỉnh thể tích bia khu trú đến các vùng mô mà bệnh có nguy cơ tái phát. Các bệnh nhân được điều trị dựa trên hướng dẫn này, rất cần thiết, được theo dõi cẩn trọng các khía cạnh an toàn về ung thư học trên dài hạn, tác dụng phụ của xạ trị và kết quả thẩm mỹ. Các thử nghiệm tiến cứu như INSPIRE, MROC, DBCG RT Recon hay PRADA đã và đang được tiến hành sẽ giúp chúng ta tìm được câu trả lời cho các câu hỏi này.
| Giới hạn | CTVp_chestwall với túi độn sau cơ ngực | CTVp_chestwall với túi độn trước cơ ngực |
| Trên | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; không vượt quá bờ dưới khớp ứng đòn | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; không vượt quá bờ dưới khớp ứng đòn |
| Dưới | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; |
| Trước | 1. Phần trước: Nếu có thể, đến 3-5 mm dưới bề mặt da 2. Phần sau: Dưới vị trí bám tận ban đầu của cơ ngực; mặt sau của túi độn | 1. Phần trước: Nếu có thể, đến 3-5 mm dưới bề mặt da 2. Phần sau: Mặt sau của túi độn. |
| Sau | 1. Phần trước: Cơ ngực lớn hoặc túi độn (Ở đoạn không có cơ); 2. Phần sau: Dưới vị trí bám tận ban đầu của cơ ngực; các xương sườn và cơ liên sườn. ** Cân nhắc bao gồm phần nông của cơ ngực nếu lớp cơ mỏng hoặc u xâm lấn. | 1. Phần trước: Mặt trước túi độn 2. Phần sau: Mặt trước của cơ ngực và các xương sườn, cơ liên sườn (Đoạn không có cơ) ** Cân nhắc bao gồm phần nông của cơ ngực nếu u xâm lấn. |
| Trong | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; Các mạch xuyên bên trong cho vú. | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; Các mạch xuyên bên trong cho vú. |
| Ngoài | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; Thường giới hạn đến phía trước đường nách giữa (Quan trọng vì đây là vị trí thường gặp nhất của mô tuyến tồn dư) Phía trước động mạch ngực ngoài. | Xác định với dấu hiệu sờ thấy/nhìn thấy trên CT mô phỏng; tuyến vú đối diện; Thường giới hạn đến phía trước đường nách giữa (Quan trọng vì đây là vị trí thường gặp nhất của mô tuyến tồn dư) Phía trước động mạch ngực ngoài. |