Bài báo gốc: Bennett A, Jethwa K. Elective Target Volume Delineation for Locally Advanced Pancreatic CancerPractical Radiation Oncology, 2025; 16, 107-110
Một bệnh nhân nam 60 tuổi, không có tiền sử đáng chú ý, được chẩn đoán ung thư biểu mô tuyến của ống tuỵ (Pancreatic ductal adenocarcinoma – PDAC). Thăm dò hình ảnh ghi nhận một khối 4 cm ở đầu tuỵ, xâm lấn động mạch, bao gồm ôm quanh đoạn gần động mạch thân tạng (Celiac artery – CA) và động mạch mạc treo tràng trên (Superior mesenteric artery – SMA), lan rộng đến quá nhánh hỗng tràng đầu tiên, cũng như tiếp xúc với đoạn gần động mạch lách. Tĩnh mạch cửa (Portal vein – PV) tắc gần hoàn toàn do khối u ôm quanh đoạn hội lưu tĩnh mạch mạc treo tràng trên và tĩnh mạch lách.
Chẩn đoán xác định: PDAC tiến triển tại chỗ, không thể cắt bỏ, tương ứng cT4N0M0. Do tình trạng tắc nghẽn đáng kể tĩnh mạch cửa, bệnh nhân được tiến hành đặt stent tĩnh mạch cửa – mạc treo tràng trên từ nhánh chính tĩnh mạch cửa đến tĩnh mạch mạc treo tràng trên. Tiểu ban khối u khuyến nghị khởi đầu với liệu pháp toàn thân, phác đồ mFOLFIRINOX. Nếu bệnh còn khu trú tại thời điểm đánh giá giữa liệu trình, hoá xạ trị củng cố được dự kiến thực hiện, 6000 – 6750 cGy đến khối u thô và 3750 cGy đến thể tích dự phòng, phối hợp đồng thời với capecitabine.
Mô hình lan rộng của PDAC và ứng dụng trong xây dựng thể tích bia
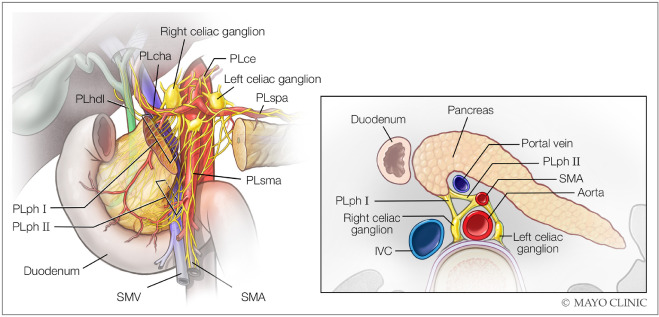
PDAC là một bệnh lý ác tính có tính xâm lấn cao với mô hình lan rộng tại chỗ – tại vùng đã được mô tả rõ, bao gồm: Xâm lấn quanh u về vi thể, xâm lấn vượt ra ngoài tuỵ, xâm lấn theo khoảng quanh dây thần kinh và di căn hạch vùng. Xâm lấn trực tiếp của khối u vào các cơ quan kế cận và các cấu trúc mạch máu là phổ biến và quan sát được trong hầu như tất cả các trường hợp PDAC tiến triển tại chỗ. Xâm lấn quanh dây thần kinh hiện diện ở đa số người bệnh, gây ra các triệu chứng tại chỗ tại vùng và tăng nguy cơ tái phát. Lan rộng quanh dây thần kinh đặc trưng đi theo các bó mạch quanh tuỵ, đến hạch (Hạch thần kinh) mạc treo tràng trên hay thân tạng (Hình 1).
- Các khối u ở đầu tuỵ và phía trên mỏm móc thường lan rộng qua đám rối đầu tuỵ I, với các dải dọc theo các động mạch tá tụy trên, động mạch vị tá tràng, động mạch gan chung và tận cùng ở hạch bên phải thân tạng.
- Các khối u của mỏm móc hoặc phần sau dưới đầu tuỵ lan rộng qua đám rối đầu tuỵ II, chạy dọc theo các động mạch tá tuỵ dưới đến động mạch mạc treo tràng trên, hạch mạc treo tràng trên và các hạch hai bên thân tạng.
- Lan rộng quanh dây thần kinh hướng xuống dưới dọc theo động mạch mạc treo tràng trên – còn được gọi là con đường rễ mạc treo – có thể gặp.
Di căn hạch bạch huyết vùng cũng thường gặp với PDAC. PDAC vùng đầu tuỵ cổ, mỏm móc thường di căn đến:
- Hạch tá tuỵ
- Hach mạc treo tràng trên
- Hạch gan chung
- Hạch cạnh động mach chủ
Các hạch dây chằng gan tá tràng và thân tạng cũng có nguy cơ ung thư tuỵ di căn đến, với tần suất khoảng 10% ở các bệnh nhân PDAC có thể phẫu thuật.
Chiến lược xây dựng thể tích xạ trị cho ung thư tuỵ không thể cắt bỏ
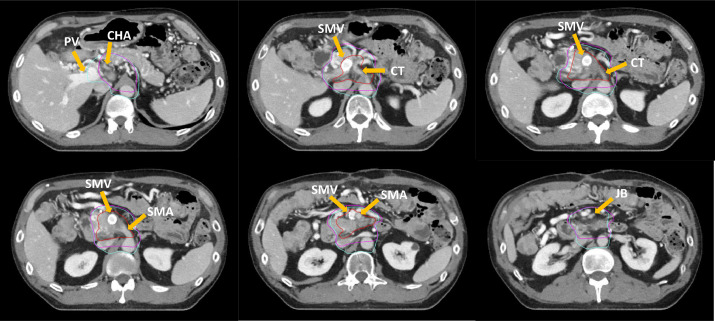
Bệnh nhân được mô phỏng sử dụng kỹ thuật kiểm soát chuyển động thở cùng với thuốc cản quang tĩnh mạch. 3 chuỗi cắt lớp vi tính mô phỏng tại trạng thái nín thở được ghi nhận. Khối u tuỵ nguyên phát được xác định trên CT mô phỏng, hỗ trợ bởi chuỗi CT có thuốc cản quang tĩnh mạch. Khối u tuỵ điển hình ngấm thuốc kém hơn nhu mô tuỵ lành. Mặc dù hình ảnh cắt lớp thường đánh giá thấp hơn thực tế tình trạng lan rộng quanh u, các vùng xâm lấn “tinh tế” vào tổn chức mỡ quanh tuỵ thường quan sát được. Những vùng này, gợi ý xâm lấn u trên vi thể, được bao phủ trong GTV. Để tính đến các di lệch nội tại do chuyển động thở, một thể tích GTV nội tại (iGTV) được xác định từ 3 chuỗi cắt lớp ở trạng thái nín thở. Toàn bộ chu vi của các mạch máu kế cận khối u – tại bình diện tiếp xúc u – mạch máu – cũng được xác định. Kết hợp iGTV và bình diện tiếp xúc u – mạch máu tạo nên thể tích bia lâm sàng nguy cơ cao. Một khoảng mở biên 0,5 cm đều về mọi hướng giúp tạo nên PTV, nhận liều 6000 cGy. Một phân bố liều không đồng nhất được đề xuất nhằm mục tiêu đạt được mức liều >= 6750 cGy đến vùng u thô cách xa các cấu trúc lòng ống tiêu hoá.
Chúng ta vẫn chưa có định nghĩa chuẩn mực cho thể tích bia lâm sàng dự phòng (CTV nguy cơ thấp) trong xạ trị triệt căn PDAC tiến triển tại chỗ. Với ung thư tuỵ, thể tích dự phòng không được khuyến khích do sự nổi trội của hình thái thất bại tại vị trí u nguyên phát và di căn xa. Tuy nhiên, khi những tiến bộ của điều trị nội khoa ung thư và các kỹ thuật leo thang liều xạ, kết hợp lại giúp cải thiện đáng kể kết quả kiểm soát bệnh tại khối u nguyên phát, thực hành gần đây có xu hướng bao phủ một thể tích dự phòng với hy vọng cải thiện hiệu quả kiểm soát bệnh vi thể.
CTV nguy cơ thấp bao gồm mở rộng đẳng hướng từ iGTV 0,5 đến 1,0 cm, kết hợp dự phòng hạch và các vùng quanh mạch/quanh thần kinh có nguy cơ cao tồn tại ung thư vi thể:
- CA: Từ nguyên uỷ đến đoạn chia ba, mở biên 0,5 – 1,0 cm, mở rộng đến chỗ chia động mạch gan chung và động mạch vị tá tràng.
- SMA: Từ nguyên uỷ tại động mạch chủ đến dưới nhánh hỗng tràng đầu tiên, mở rộng đến quá vị trí u xâm lấn một khoảng 1 cm.
- PV: Từ tĩnh mạch cửa mở rộng về hai bên 0,5 – 1,0 cm từ động mạch thân tạng và SMA, bao gồm hội lưu tĩnh mạch cửa – tĩnh mạch lách.
- SMV: Ngang mức với đoạn SMA trong CTV
- Các hạch cạnh động mạch chủ và sau phúc mạc: Ngang mức với đoạn SMA trong CTV
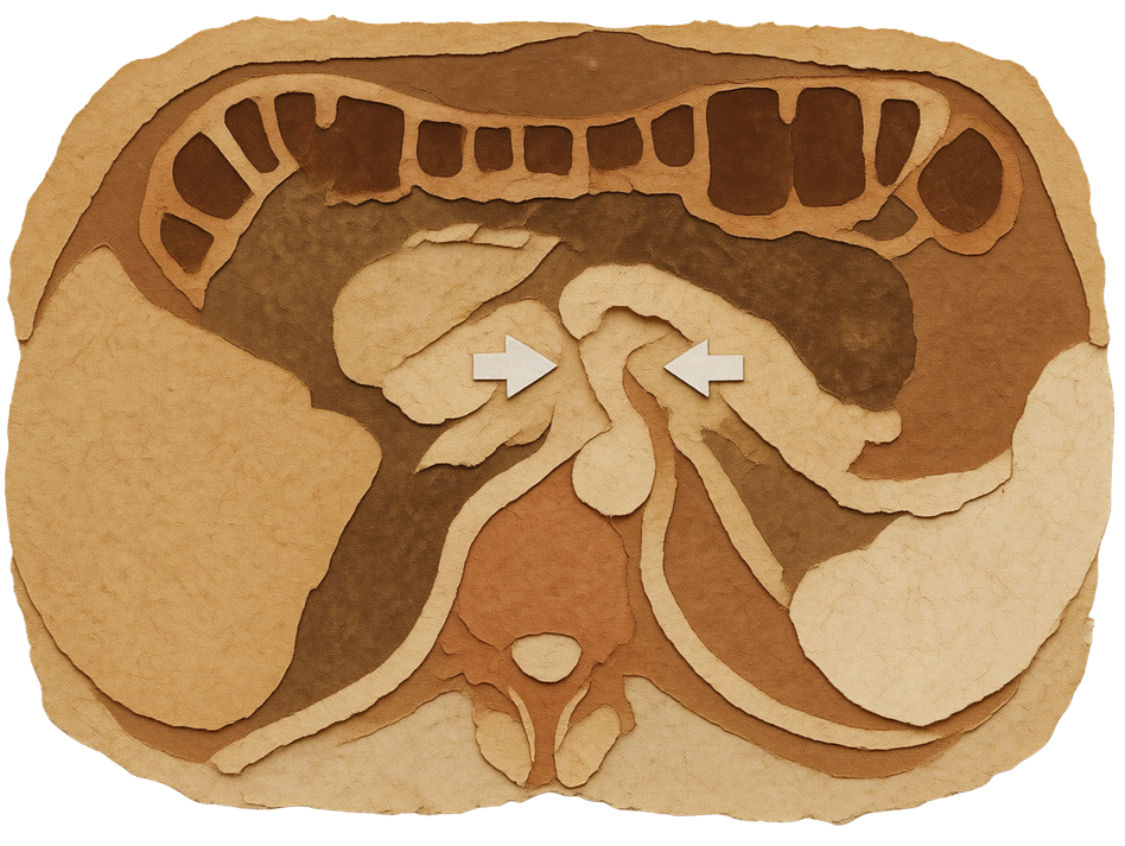
Chiến lược này nhắm đến con đường lan rộng theo bạch mạch và quanh dây thần kinh của PDAC, bao gồm đám rối đầu tuỵ I, II và rễ mạc treo. Cách tiếp cận của chúng tôi tương đồng với cách tiếp cận dựa trên “triangle volume”, một ý tưởng ngoại khoa nhấn mạnh vai trò của các con đường bạch mạch và quanh thần kinh trong tiến triển tại chỗ tại vùng của các khối u đầu, cổ, mỏm móc tuỵ. Tam giác này được định nghĩa, theo giải phẫu, bởi khoảng giới hạn bởi CA, SMA, CHA, PV và SMV.
Hiil và cộng sự đã áp dụng ý tưởng này vào lập kế hoạch xạ trị, cho thấy hầu hết tái phát tại chỗ xuất hiện trong tam giác này, từ đó ủng hộ bao phủ vùng này trong thể tích CTV dự phòng. Chiến lược xây dựng thể tích xạ trị của chúng tôi có cùng triết lý bao phủ các con đường nguy cơ cao của lan rộng u theo bạch mạch và khoảng quanh dây thần kinh, và cũng tương đồng với cách tiếp cận trong thử nghiệm NRG GI011 tới đây đánh giá hiệu quả leo thang liều trong xạ trị PDAC tiến triển tại chỗ.
Như được thảo luận trong atlas thể tích xạ trị của NRG GI011, phía sau của động mạch chủ và rốn gan là 2 vùng của CTV dự phòng có sự khác biệt nhiều nhất giữa các bác sĩ xạ trị tham gia. Với sự hiểu biết rằng các dải sợi thần kinh mở rộng về phía sau quanh động mạch chủ đến sát các thân đốt sống, và rằng di căn hạch sau phúc mạc/hạch cạnh động mạch chủ đã được ghi nhận trên thực hành lâm sàng, và các kỹ thuật xạ trị hiện đại cho phép cải thiện mức độ đồng dạng của phân bố liều mà không làm ảnh hưởng đến các cơ quan nguy cấp khi mở rộng thể tích bia về phía sau để ôm quanh động mạch chủ, thực hành tiêu chuẩn của chúng tôi là bao phủ toàn bộ động mạch chủ đến mặt trước của các thân đốt sống (Hình 2). Thêm vào đó, chúng tôi ôm trọn rốn gan/dây chằng gan tá tràng, mở rộng đến chỗ chia của nhánh chính tĩnh mạch cửa, các hạch di căn rốn gan, hoặc để bao phủ chặng hạch kế tiếp ở những trường hợp có hạch di căn ở chặng gan chung vì chặng hạch kế tiếp sẽ có nguy cơ cao ung thư lan tràn đến trên vi thể trong trường hợp này.