Bài viết này được lược dịch từ bài báo có nhan đề: “Long-Term Outcomes of Breast Cancer Patients Who Underwent Selective Neck Dissection for Metachronous Isolated Supraclavicular Nodal Metastasis” đăng trên tạp chí Cancers tháng 12 năm 2021.
Nhóm tác giả Shin-Cheh Chen, Chi-Chang Yu, Ting-Shuo Huang, Yung-Feng Lo, Hsien-Kun Chang, Yung-Chang Lin, Wen-Ling Kuo, Hsiu-Pei Tsai, Hsu-Huan Chou, Li-Yu Lee và Yi-Ting Huang đến từ bệnh viện Đại học Đào Viên, Đài Loan.
https://10.3390/cancers14010164
MỤC TIÊU NGHIÊN CỨU
Tỉ lệ di căn hạch thượng đòn cùng bên (ipsilateral supraclavicular lymph node metastasis – ISLM) trong ung thư vú dao động từ 1-4,3% tùy từng nghiên cứu. Di căn hạch thượng đòn có thể xuất hiện ngay từ đầu (T1-4N3M0) (synchronous metastasis – sISLM), hoặc xuất hiện sau điều trị triệt căn trước đó (metachronous metastasis – mISLM) và thường được xếp vào nhóm không còn khả năng điều trị triệt căn.
Các nghiên cứu về điều trị đa mô thức trong giai đoạn này cũng thường tập trung vào vai trò của xạ trị, mà ít đề cập đến vai trò của phẫu thuật. Do đó chúng tôi tiến hành nghiên cứu hồi cứu này với thời gian theo dõi dài nhằm mục tiêu đánh giá vai trò của phẫu thuật vét hạch cổ trong điều trị đa mô thức ở giai đoạn bệnh này.
PHƯƠNG PHÁP/ CÔNG CỤ NGHIÊN CỨU
Chúng tôi hồi cứu bệnh án của 8129 bệnh nhân ung thư vú được phẫu thuật tại Bệnh viện của chúng tôi trong giai đoạn từ năm 1990-2008. Tiêu chuẩn lựa chọn bao gồm những bệnh nhân được chẩn đoán mISLM bằng tế bào học hoặc giải phẫu bệnh. Những bệnh nhân có tái phát di căn xa trong vòng 6 tháng từ thời điểm tái phát hạch thượng đòn bị loại khỏi nghiên cứu. Dữ liệu về đặc điểm lâm sàng, cận lâm sàng, kết quả giải phẫu bệnh, mô hình tái phát, các biện pháp điều trị và thời gian sống thêm được thu thập.
Thời gian sống thêm không di căn xa (distant metastasis-free survival – DMFS) được định nghĩa là thời gian từ khi chẩn đoán mISLM đến thời điểm xuất hiện di căn xa. Thời gian sống thêm sau tái phát (post-recurrence survival – PRS) được định nghĩa từ thời điểm tái phát hạch thượng đòn đến thời điểm bệnh nhân tử vong hoặc thời điểm cuối cùng còn ghi nhận được thông tin. Thời gian sống thêm toàn bộ (OS) được định nghĩa từ thời điểm phẫu thuật lần đầu đến thời điểm bệnh nhân tử vong hoặc thời điểm cuối cùng còn ghi nhận được thông tin.
ĐIỀU TRỊ SAU CHẨN ĐOÁN mISLM
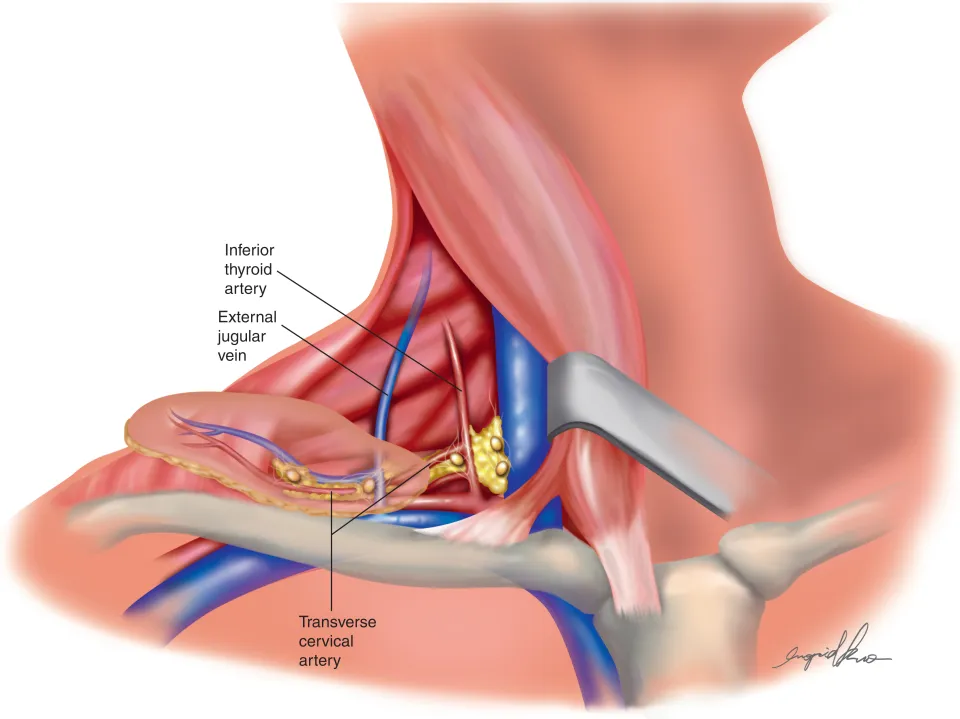
Các bệnh nhân trong nghiên cứu được phân thành hai nhóm: (1) nhóm được vét hạch cổ chọn lọc kết hợp hóa chất và/hoặc xạ trị; (2) nhóm chỉ được phối hợp hóa chất và/hoặc xạ trị. Quyết định vét hạch cổ phụ thuộc vào cân nhắc của bác sĩ lâm sàng. Vét hạch cổ chọn lọc được thực hiện qua đường rạch ngang vùng cổ thấp. Tất cả hạch cổ nghi ngờ và mô xơ mỡ sẽ được nạo vét. Giới hạn vét hạch bao gồm toàn bộ hạch nhóm IV và có thể vét thêm hạch nhóm III, V nếu chẩn đoán hình ảnh trước mổ hoặc trong mổ phát hiện hạch di căn.
Xạ trị vùng cổ chỉ được thực hiện sau vét hạch nếu không thể vét toàn bộ hạch trong mổ. Trong trường hợp người bệnh đã được vét hạch cổ triệt để, chỉ chiếu xạ tại thành ngực và hạch vú trong nếu bệnh nhân tái phát tại thành ngực hoặc hạch vùng đồng thời.
PHÂN TÍCH SỐ LIỆU
DMFS, PRS, OS được thống kê và phân tích với thuật toán Kaplan Meier. Mô hình Cox đa biến được sử dụng nhằm xác định các biến số có liên quan đến DMFS, OS.
KẾT QUẢ
CÁC ĐẶC ĐIỂM BỆNH NHÂN
Tổng cộng có 139 bệnh nhân đáp ứng tiêu chuẩn nghiên cứu, bao gồm 119 bệnh nhân mISLM đơn độc, 11 bệnh nhân tái phát tại chỗ và 9 bệnh nhân tái phát hạch nách phối hợp. Tuổi trung vị là 47 tuổi. Trung vị thời gian theo dõi từ thời điểm chẩn đoán ban đầu đến thời điểm chẩn đoán mISLM là 73,1 tháng. Trung vị thời gian theo dõi từ thời điểm tái phát hạch cổ đến thời điểm theo dõi cuối cùng là 43,9 tháng.
Nhóm (1) có 61 bệnh nhân được vét hạch cổ. Số lượng hạch vét được trung bình là 11,9±10,4 và số lượng hạch dương tính trung bình là 7,4±6,8. Tại thời điểm chẩn đoán ban đầu có 15 bệnh nhân không di căn hạch, 85,2% bệnh nhân được điều trị hóa chất bổ trợ trong khi chỉ có 9 bệnh nhân (11,5% được xạ trị bổ trợ).
Nhóm (2) có 78 bệnh nhân chỉ điều trị hóa chất và/hoặc xạ trị, trong đó 23 bệnh nhân (29,5%) đã được xạ trị bổ trợ tại thời điểm chẩn đoán ban đầu.
Nhóm (1) có tỉ lệ xạ trị bổ trợ tại thời điểm chẩn đoán ban đầu cao hơn nhóm (2) (85,2% so với 70,5%, p=0,041). Các đặc điểm còn lại về lâm sàng, cận lâm sàng bao gồm tuổi, kích thước u, tỉ lệ được vét hạch nách chặng II tại thời điểm chẩn đoán ban đầu (85,2% so với 84.6%), phân nhóm hóa mô miễn dịch, tỉ lệ điều trị hóa chất và nội tiết bổ trợ nhìn chung tương đồng giữa hai nhóm (p > 0,05).
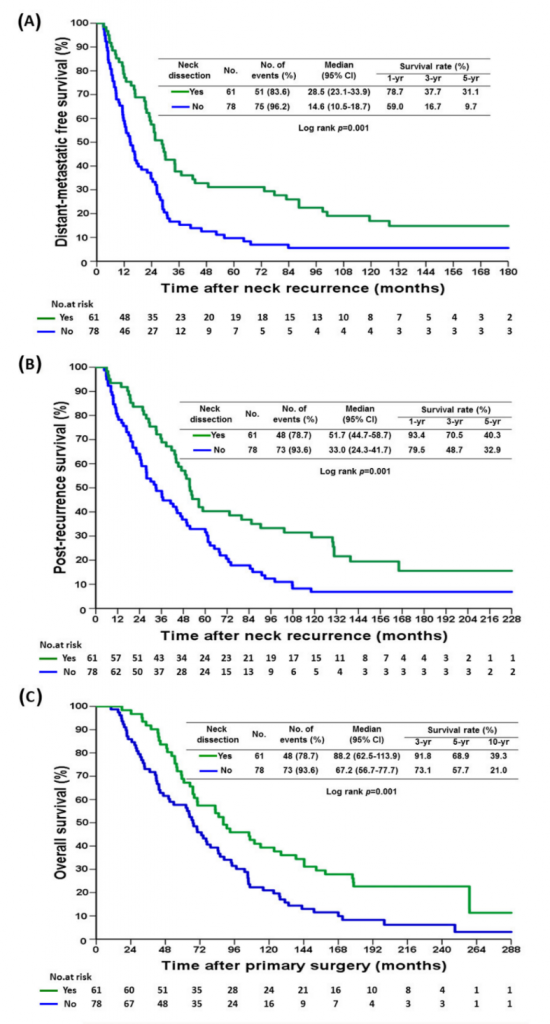
DMFS, PRS và OS
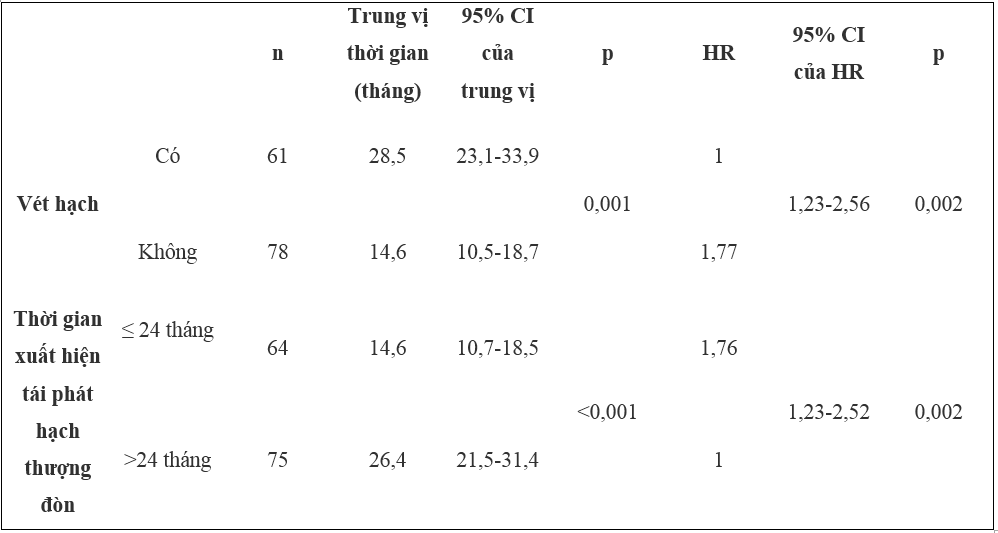
Tại trung vị theo dõi 6 năm, nhóm vét hạch cổ có sự cải thiện trên cả 3 kết điểm DMFS, PRS và OS (Hình 1A-C). DMFS, PRS, OS sau 5 năm giữa hai nhóm lần lượt là (31,1% so với 9,7%, 40,3% so với 32,9% và 68,9% so với 57,7%, p=0,001).
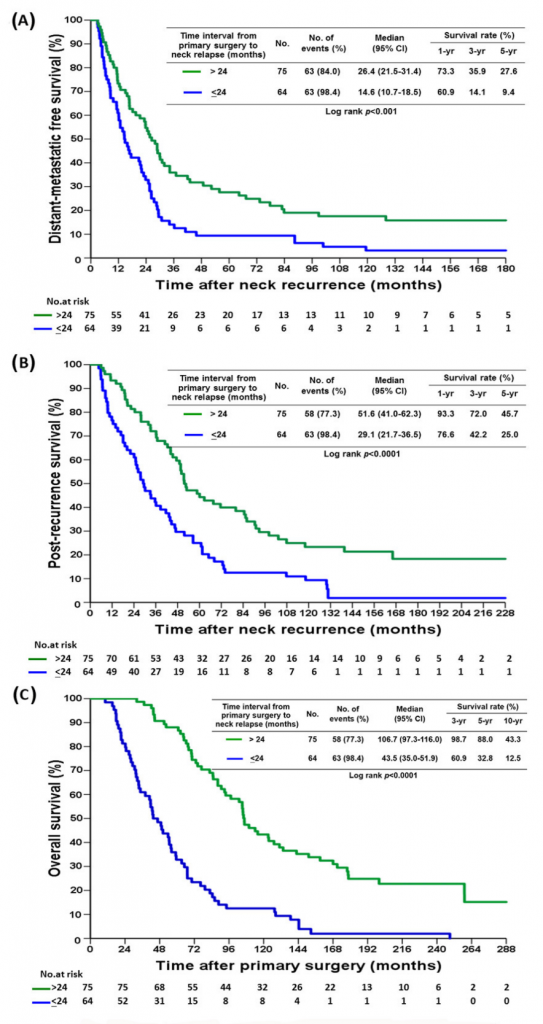
Thời gian tái phát trên 24 tháng có liên quan đến thời gian DMFS, PRS và OS dài hơn (Hình 2A-C). Không có sự khác biệt trong DMFS, PRS và OS giữa nhóm bệnh nhân được điều trị cả hóa chất và xạ trị và nhóm bệnh nhân chỉ được điều trị hóa chất.
Trong phân tích đa biến, chỉ có 2 yếu tố là phẫu thuật vét hạch cổ và thời gian tái phát trên 24 tháng có liên quan đến cải thiện DMFS và OS.
KẾT LUẬN
Nghiên cứu của chúng tôi cho thấy các bệnh nhân tái phát hạch thượng đòn cùng bên sẽ được hưởng lợi nhiều hơn trong thời gian sống thêm không di căn xa và thời gian sống thêm toàn bộ khi được điều trị mạnh mẽ hơn với điều trị đa mô thức trong đó có phẫu thuật vét hạch cổ.